به نام خداوند جان و خرد
انتخاب های غذایی گسترده و یک رژیم متعادل برای حفظ سلامت افراد مسن و افزایش طول عمر ضروری است ولی موانعی مانند تنهایی، مسایل اقتصادی، ضعیف در مهارت پختن، مشکلات دهانی و دندانی و ... مانع از رعایت یک رژیم غذایی مناسب می شود .
نیاز به انرژی به مرور با افزایش سن و کاهش بافت عضلانی بدن کم میشود. از این رو افراد پیر لازم است غذاهایی غنی از مواد مغذی ولی کم کالری دریافت کنند.
حفظ وزن متعادل خطر بیماری های مزمن را کاهش می دهند، به حفظ انعطاف پذیری و تحرک کمک می کند و به هوشیاری ذهنی می انجامد. باید توجه داشت هر دو حالت کم وزنی و وزن بالا در سنین بالا خطر آفرین است و منجر به بروز بیماری های مختلف و یا تشدید آنها میشود.
مقادیر توصیه شده کالری روزانه زنان بالای 50سال
1600کالری، فرد با فعالیت جسمانی کم
1800کالری، با فعالیت جسمانی متوسط
2000_2200کالری، فعالیت جسمانی بالا
مقادیر توصیه شده کالری روزانه مردان بالای 50سال
2000کالری، با فعالیت جسمانی کم
2200_2400کالری، با فعالیت جسمانی متوسط
2400_2800کالری، با فعالیت جسمانی بالا
افراد مسن باید از وجود پروتئین کافی در رژیم خود مطمین باشند؛ زیرا پروتئین برای سلامت سیستم ایمنی و بازسازی و حفظ بافت های بدن ضروری است.
مقادیر اندکی چربی، روغن و مواد قندی میتواند خورده شود. مقادیر بالای چربی منجر به بیماری های قلبی می شود.
فیبر غذایی موجود در منابع سبزی، میوه ها، حبوبات، دانه ها و غلات کامل برای جلوگیری از مشکلات گوارشی در افراد مسن از قبیل یبوست، دیدرتیکولوز و ... مفید است.
فیبر همچین به کاستن کلسترول خون و قند خون کمک می کند. نوشیدن مایعات برای کمک به حرکت فیبر از خلال روده لازم است.
مصرف مولتی ویتامین_مینرال روش موثری برای تامین کمبود ریز مغذی ها است. هر چند دریافت کالری کم تر برای افراد مسن مناسب است، ولی در خصوص برخی ویتامین ها و مواد معدنی، نیاز در افراد مسن بیش تر هم میشود.
ویتامین D و کلسیم از اهمیت خاصی برای افراد مسن جهت استحکام استخوان ها برخوردار است؛ ولی دریافت رژیمی آن اندک است. ثابت شده است تمام افراد مسن ذخایر اندک ویتامینD دارند؛ ولی این مسئله بخصوص در افرادی که در بیمارستان ها و مراکز درمانی هستند اهمیت بیش تری دارد چون رژیم ناکافی دریافت میکنند و کمتر در معرض تابش نور خورشید هستند.
منابع کلسیم شامل ماست کم چرب یا بدون چربی، پنیر، شیر، توفو غنی شده با کلسیم، بروکلی، کلم، کلم چینی، و محصولات غنی شده با کلسیم هستند. شیر سویا یا شیر برنج غنی شده با کلسیم می تواند برای افراد با عدم تحمل لاکتوز مورد استفاده قرار بگیرد. مکمل های کلسیم نیز اغلب توصیه میشود.

بسیاری از متخصصین بهداشت مصرف مکمل های آنتی اکسیدان هایی چون ویتامین C و سلنیوم را به افراد مسن سفارش میکنند.
آنتی اکسیدان ها می توانند اثرات مثبت از قبیل:
کند کردن فرایند پیری،
کاهش خطر سرطان،
بیماری های قلبی
و کاهش خطر بیماری های عفونی از طریق تقویت سیستم ایمنی بدن اشاره نمود.
کوآنزیمQ10 یکی دیگر از آنتی اکسیدان هایی است که توسط متخصصین توصیه می شود؛ زیرا باعث سلامت قلب می شود.
گلوکز آمین و کندروایتین نیز برای افراد مسن با مشکل درد مفاصل مفید است.

سدیم که جزیی از نمک طعام است برای سلامت خون، عضلات و اعصاب ضروری است. با این حال مقدار زیاد سدیم موجب افزایش فشار خون میشود.
افراد بالای 50سال باید حدود 1500میلی گرم سدیم که معادل دو سوم قاشق چایخوری نمک است در روز مصرف کنند.
ادویه ها، افزودنی های خوراکی و آبلیمو را می توان جهت افزودن طعم به غذا به جای نمک استفاده نمود.
پتاسیم می تواند اثر سدیم در افزایش فشار خون را جبران کند. منابع پتاسیم شامل سبزی ها با برگ سبز، گوجه فرنگی ، موز و سبزی های ریشه ای از قبیل سیب زمینی هستند.
افراد مسن در خطر بالای کم آبی قرار دارند. کم آبی منجر به نقص در تشخیص موقعیت،گیجی و تغییرات فشار خون می شود. این مسئله هم چنین ممکن است منجر به مشکلات کلیوی یا قلبی نیز شود.
علاوه بر آب، افراد مسن می توانتد آبمیوه و سبزی، نوشیدنی های گازدار، شیر سویا طعم دار یا حتی دم کرده های گیاهی مصرف کنند.
کافئین و نوشیدنی های الکلی قادر به تامین آب بدن نیستند و منجر به تخلیه آب بدن می شوند.
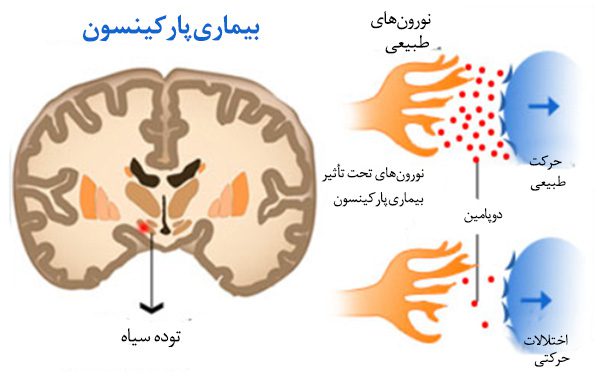
پارکینسون Parkinson’s disease
پارکینسون شایع ترین اختلال حرکتی و دومین اختلال عصبی شایع پس از آلزایمر است که بار اجتماعی-اقتصادی فراوانی را بر جوامع تحمیل می کند. این بیماری نخستین بار در سال 1817 توسط دانشمند بریتانیایی "جیمز پارکینسون" تحت عنوان "فلج لرزشی" توصیف شد و به علت تلاش های وی در زمینه شناخت علائم اولیه بیماری، نام این بیماری به او تعلق یافت.
پارکینسون یک اختلال عصبی مزمن و پیش رونده است که معمولا در سنین بالای 60 سال اتفاق می افتد. با لرزش، سفتی عضلات و کندی حرکت همراه است و با از بین رفتن تدریجی سلول های مغزی تولید کننده دوپامین در ارتباط است(دوپامین ماده شیمیایی در مغز است که به عنوان یک انتقال دهنده عصبی شناخته شده است.)
شیوع:
بطور کلی شیوع پارکینسون در کشورهای صنعتی حدود 0.3 درصد از کل جمعیت و 2-1 درصد از افراد بالای 60 سال تخمین زده می شود. این رقم در افراد بالای 85 سال به 5-3 درصد افزایش می یابد. پارکینسون یک بیماری مرتبط با سن است که شیوع آن با افزایش سن بیشتر می شود. این بیماری در افراد زیر 50 سال نادر است و تنها حدود 4 درصد بیماران علائم بالینی آنرا قبل از 50 سالگی نشان می دهند. اما پس از 60 سالگی یک افزایش قابل توجه در شیوع آن مشاهده می شود. حدود 1 میلیون نفر در ایالات متحده آمریکا و 4 تا 6 میلیون نفر در سرتاسر جهان مبتلا به این بیماری هستند.
علائم و نشانه ها:
بیماری پارکینسون شامل طیف وسیعی از علائم حرکتی و غیرحرکتی است که منجر به ناتوانی بیمار و کاهش کیفیت زندگی او می شود. همه بیماران مبتلا به پارکینسون همه علائم بیماری را تجربه نخواهند کرد و علائم بروز یافته و همچنین سرعت پیشرفت بیماری از فردی به فرد دیگر متفاوت است. اصلی ترین علائم بیماری 4 علامت حرکتی اولیه شامل لرزش در هنگام استراحت، سختی عضلات، برادی کینزی (کند شدن حرکات) یا آکنیزی (عدم توانایی در حرکت) و عدم تعادل می باشد.
علائم حرکتی ثانویه :
• دیس آرتری یا اختلال در تکلم و گفتار
• دیسفاژی یا اختلال در بلع
• سیالوره یا افزایش غیر عادی تولید بزاق
• آشفتگی در راه رفتن
• تمایل به شتاب هنگام گام برداشتن
• ناتوانی ناگهانی برای آغاز یا ادامه دادن فعالیت های حرکتی
• دیستونی یا انقباض غیر ارادی عضلات
• بد شکلی های موضعی و حالت خمیده
• کاهش حرکت بازو
• سختی در برخاستن از روی صندلی
• پیچ خوردن در تختخواب
علائم غیر حرکتی:
• اختلال در عملکرد اتونومیک
• اختلالات شناختی و رفتاری
• اختلالات خواب
• اختلالات حسی مثل اختلال در بویایی،اختلال در لامسه و مورمور شدن و درد
• تغییرات خلق و خو
• یبوست
• زوال عقل
• مشکلات روانشناختی و افسردگی
• بی حسی و بی تفاوتی
• کاهش وزن

علل و عوامل ایجاد کننده بیماری:
علل بیماری پارکینسون هنوز تا حد زیادی ناشناخته است. مطالعات اپیدمیولوژیکی تعدادی از عوامل را که ممکن است ریسک ابتلا به پارکینسون را افزایش دهند معرفی کرده اند؛ اما برای همین عوامل هم هنوز شواهد محکمی وجود ندارد و مطالعات مختلف در رابطه با اثر آن ها در گسترش پارکینسون اختلاف دارند. عوامل خطری که در این مطالعات شناسایی شدند در 2 دسته عوامل ژنتیکی و غیر ژنتیکی قرار می گیرند.
در رابطه با عوامل ژنتیکی محققین ژن های خاصی را شناسایی کرده اند که جهش در آن ها ممکن است منجر به ایجاد بیماری پارکینسون در فرد شود. همچنین سابقه خانوادگی ابتلا به این بیماری یکی از عواملی است که ریسک دچار شدن به بیماری را افزایش می دهد. به طوری که تقریبا 10-5 درصد بیماران مبتلا به پارکینسون فرمی از پارکینسون خانوادگی را با یک الگوی وراثتی اتوزوم غالب دارند و اعضای خانواده مبتلایان به پارکینسون در مقایسه با سایر افراد 4-3 درصد بیشتر در معرض خطر هستند.
عوامل غیر ژنتیکی شناسایی شده عبارت اند از بالا رفتن سن، جنسیت مذکر (بعضی مطالعات نشان داده اند هورمون استروژن خطر ابتلا به پارکینسون را کاهش می دهد)، آسیب دیدگی و ضربه خوردن سر، عوامل شغلی و محیطی از جمله مواجهه با سموم، علف کش ها، آفت کش ها و فلزات سنگین، مواد شیمیایی صنعتی و حلال های آلی، مصرف آب چشمه و چاه، زندگی در محیط روستایی و زراعت، برخی عوامل غذایی (مثلا مصرف زیاد چربی یا سطوح بالای آهن رژیمی خطر ابتلا به پارکینسون راافزایش می دهد.)،افسردگی،اضطراب و عدم تحرک و فعالیت بدنی کم.
مکانیسم بیماری زایی پارکینسون:
به طور کلی پارکینسون از روی تخریب سلول های ناحیه نیگروستریاتال و با حضور وزیکول های آلفا سینوکلئین داخل سلولی که اجسام lewy نامیده می شوند و به عنوان اختلال کمبود دوپامین شناخته می شود. البته شواهد جدیدتر حاکی از این هستند که پارکینسون یک بیماری مغزی چند سیستمی است که در آن بعضی سیستم های انتقال دهنده غیر دوپامینی هم تحت تاثیر قرار می گیرند.
3 عامل استرس اکسیداتیو، اختلال در عملکرد میتوکندری و مسمومیت زیستی می توانند منجر به تخریب نورون های دوپامینی شوند:
• استرس اکسیداتیو منجر به مرگ سلولی در SNc بیماران پارکینسون می شود. در واقع مطالعات کالبد شکافی بر روی بیماران پارکینسونی پس از مرگشان با اشاره به افزایش میزان آهن، کاهش میزان گلوتاتیون،آسیب اکسیداتیو به چربی ها و پروتئین ها و DNA درSNc این بیماران نشان دهنده وقایع مرتبط با استرس اکسیداتیو در این ناحیه از مغز هستند.
• کاهش 40-30 درصدی در فعالیت کمپلکس 1 زنجیره تنفسی میتوکندری در کنار کاهش سطح آنزیم آلفا کتوگلوتارات دهیدروژناز در ناحیه SNc می تواند منجر به مرگ سلولی شود.
• مسمومیت زیستی هم می تواند عامل تخریب نورون های دوپامینرژیک باشد.
مراحل پیشرفت بیماری:
یک ابزار بالینی برای اندازه گیری میزان پیشرفت بیماری پارکینسون به نام مقیاس Hohen and Yahr وجود دارد که طبق آن بیماری پارکینسون شامل 5 مرحله به شرح زیر می باشد :
1. علائم بیماری فقط در یک سمت بدن دیده می شوند و معمولا اختلال عملکردی وجود ندارد یا در حداقل میزان ممکن وجود دارد.
2. علائم در هر دو سمت بدن دیده می شوند، اما تعادل فرد دچار اختلال نشده است.
3. شدت بیماری خفیف تا متوسط است، تعادل فرد مختل شده است اما هنوز از توان عملکردهای فیزیکی را به طور مستقل دارد.
4. بیماری شدید و حاد است و فرد هنوز قادر به راه رفتن و ایستادن بدون کمک دیگران ولی تا حد زیادی ناتوان است.
5. فرد محدود به ویلچر یا بستری می شود مگر اینکه از دیگران کمک بگیرد.
مدیریت و درمان بیماری:
در حال حاضر هیچ درمان قطعی برای جلوگیری از پیشرفت پارکینسون در دسترس نیست، اما داروها و درمان های موجود می توانند تا حد زیادی به درمان علائم بیماری کمک کنند. از آنجا که پیشرفت پارکینسون در بیماران مختلف متفاوت است ممکن است درمان مؤثر برای یک بیمار برای دیگری پاسخ گو نباشد. درمان های مورد استفاده در پارکینسون به دو دسته دارویی و غیر دارویی تقسیم بندی می شوند:
مدیریت و درمان غیر دارویی
حمایت و آموزش بیماران هنگام تشخیص بیماری پارکینسون ضروری است. بیماران باید بدانند که بیماری پارکینسون اغلب چندین دهه به طول می انجامد، میزان پیشرفت در افراد مختلف بسیار متفاوت است و روش های زیادی برای کاهش علائم وجود دارد. بیماران باید در رابطه با تمرینات ورزشی از جمله تمرینات کششی، تمرینات تقویتی، تمرینات مرتبط با سلامت قلب و عروق و ورزش های تعادلی مورد توصیه قرار بگیرند.
تجربه بالینی و آنچه بیماران گزارش می کنند، نشان می دهد که ورزش، فیزیوتراپی، گفتاردرمانی و کار درمانی اثری پایدار برای بیماران پارکینسون از نظر حفظ وضعیت موجود و بهبود کیفیت زندگی دارد. برای این منظور تعداد زیادی روش پیشنهادی وجود دارد. تعدادی از این روش ها که مفید به نظر می رسند عبارت اند از اشکال گوناگون ورزش های فیزیکی مثل تای چی، گفتار درمانی با درمان صوتی لی سیلورمن. البته این روش ها به سختی می توانند جایگزین درمان های دارویی شوند.
درمان دارویی
درمان های پزشکی باید به محض تشخیص بیماری آغاز شوند.هرچه درمان زودتر آغاز شود، نتایج بهتری حاصل می شود.
مؤثر ترین درمان دارویی پارکینسون استفاده از لوودوپا می باشد، اما بعضی دیگر از داروهایی که برای درمان تجویز می شوند عبارت اند از : Selegiline، Rasagiline، Pramipexole، Coenzyme Q10، Das یا آگونیست های دوپامین شامل دو دسته Ergoline و Nonergoline، Monoamine oxidases inhibitors، COMT Inhibitors، Tolcapone، Entacapone وAmantadine.
توصیه های تغذیه ای:
مطالعات اپیدمیولوژیک اخیر نقش بعضی از مواد مغذی را در کاهش خطر پارکینسون آشکار کرده اند. در مقابل مواد مغذی دیگر ممکن است باعث تخریب عصبی یا تشدید پیشرفت بیماری شوند.
مواد مغذی که ممکن است خطر ابتلا به پارکینسون یا سرعت پیشرفت آن را افزایش دهند فرآورده های لبنی هستند؛ زیرا استفاده زیاد از مواد لبنی سطح اوریک اسید سرم را کاهش می دهد. درحالیکه اوریک اسید یکی از مواد کاهش دهنده خطر پارکینسون می باشد. علت دیگر حضور احتمالی نوروتوکسین های دوپامینرژیک از جمله آفت کش ها در مواد لبنی است. این مواد خطر پارکینسون را به خصوص در مردان افزایش می دهند.
مواد مغذی که ممکن است خطر ابتلا به پارکینسون یا سرعت پیشرفت آن را کاهش دهند عبارت اند از: مواد شیمیایی گیاهی،امگا 3، سویا، قهوه و چای.
مصرف مواد شیمیایی گیاهی موجود در میوه ها و سبزیجات به علت کند کردن سرعت کاهش عملکرد ناشی از پیری می تواند خطر پارکینسون را کاهش دهد. بعضی از این مواد عبارت اند از: آنتی اکسیدان ها از جمله ویتامین E و C، کاروتنوئیدها، بتاکاروتن و لیکوپن، ریبوفلاوین و ....
مداخلات تغذیه ای در این افراد حائز اهمیت است. به طور کلی توصیه های تغذیه ای و رژیمی در مبتلایان به کرون شامل موارد زیر است:
1- رژیم کم باقیمانده یا محدود از فیبر می تواند در بهبود این بیماری موثر باشد (میوه ها وسبزیجات ، مواد غذائی فیبردار هستند).
2- شیر، لبنیات و محرک هایی مانند قهوه و الکل حذف شوند.
3- رژیم پر پروتئین و پرکالری زیر نظر متخصص تغذیه توصیه می شود.
4- در صورت وجود اسهال چرب، میزان چربی رِژِیم غذائی باید کاهش یابد. برای جبران چربی می توان از روغن MCT که بهتر از روغن های معمولی جذب می شود استفاده کرد. (از آنجایی که این روغن به صورت مصنوعی تولید می شود در داروخانه ها قابل تهیه می باشد)
5- مصرف اسیدهای چرب امگا3 ( نظیر روغن ماهی) نیز به دلیل خواص ضد التهابی آن می تواند در کاهش علایم بیماری مؤثر باشد.

6- در صورت وجود اسهال واستفراغ، آب و املاح از دست رفته باید از طریق مایعات و محلولهای قندی نمکی جبران شود.
7- دوره های متناوب استراحت در طول روز به خصوص در زمان اسهال، به منظور کاهش حرکات روده، توصیه می شود.
8- مصرف مکمل های ویتامین و املاح به خصوص ویتامین های ب6، ب12، ث، دی، ای و آهن، مس، روی، منیزیم، پتاسیم و کلسیم توصیه می شود. (ویتامین های آ و کا به صورت یک روز در میان توصیه می شوند).
9- بیمار بهتر است وعده های غذایی را در دفعات بیشتر و حجم کمتر مصرف کند.
10- در صورت عدم تحمل قند شیر(لاکتوز) و پروتئین گندم(گلوتن) مواد غذایی مربوطه می بایستی از رژیم غذایی حذف گردد.
11- افزایش دریافت ویتامین دی و کلسیم به دلیل نقش آن ها در ساختمان استخوان و نیز عدم تحمل شیر به این بیماران توصیه می شود.
12- به بیماران توصیه می شود از مصرف ادویه جات پرهیز کنند.
13- دریافت منابع پتاسیم مانند سیب زمینی،موز و.. در دوره اسهال توصیه می شود.
14- به بیمار توصیه می شود غذاها را خوب بجود و از قورت دادن غذا خودداری کند.
نام کتاب:
Your Child with Inflammatory Bowel Disease: A Family Guide for Caregiving
ویراستاران:
Maria Oliva-Hemker, MD, David Ziring, MD, Shehzad A. Saeed, MD, and Athos Bousvaros, MD, MPH
سال انتشار: 2017
انتشارات: Johns Hopkins University Press

قسمتی از کتاب:
بیش از پنجاه سال است که بیماری های التهابی روده یکی از موضوعات مهم مورد تحقیق پزشکان و محققان است، ولی هنوز نمی دانیم چه عاملی باعث به وجود آمدن این بیماری می شود. محققان عقیده دارند دو عامل ژنتیک و محیط نقش اساسی در به وجود آمدن این بیماری دارند.
طبق آمار مربوطه بیش از 1/5میلیون از مردم ایالت متحده آمریکا دچار IBD هستند. از هر 300 نفر آمریکایی یک نفر مبتلا به این بیماری است و چیزی حدود 100000 نفر از مبتلایان کودک هستند.
درباره کتاب:
بیماری التهابی روده (IBD) یک بیماری شایع در کودکان و نوجوانان است. والدین و سایر اعضای خانواده معمولا سوالات زیادی در مورد تشخیص، علائم و درمان های مرتبط با انواع مختلف IBD شامل بیماری کرون، کولیت اولسراتیو و کولیت ناشناخته دارند. از جمله سوالاتی که پس از مطالعه کتاب به آن ها پاسخ داده می شود به موارد زیر می توان اشاره کرد:
• بیماری های التهابی روده، بیماری کرون و کولیت اولستراتیو چیست؟
• آیا درمان برای IBD وجود دارد؟
• آیا رژیم غذایی تغییر خواهد کرد؟
• آیا می توان با وجود این بیماری ورزش کرد؟
• آیابرای درمان به جراحی نیاز است؟
• عوارض جانبی داروهای تجویز شده چیست؟
این کتاب یک راهنمای ارزشمند است که می تواند برای مدیریت بیماری التهابی روده به خانواده ها کمک کند.
این کتاب در شش بخش تالیف شده است.در بخش اول درباره بیماری التهابی روده (IBD) صحبت می کند.
در این بخش علاوه بر توضیح جامع بیماری به بیان دلایل و ریسک فاکتور های این بیماری و دلیل تشخیص سخت این بیماری می پردازد.
بخش دوم درباره تشخیص این بیماری به طور کامل می پردازد. این بخش شامل بیان مواردی نظیر علایم IBD، تست های آزمایشگاهی و تصویر برداری و آندوسکوپی می پردازد.
بخش سوم به درمان این بیماری اختصاص دارد، که در این بخش به بررسی دارو درمانی، جراحی، درمان تغذیه ای و مکمل های مربوطه می پردازد.
بخش چهارم به نحوه زندگی کودکان مبتلا به IBD در خانواده و محیط مدرسه و همچنین بیمه و مسایل مالی و برنامه های درمانی می پردازد.
بخش پنج افراد مبتل را از کودکی تا بزرگسالی مورد بررسی قرار می دهد.
بخش ششم با عنوان اطلاعات مفید اضافه سوالات پرتکرار والدین را بیان می کند و نحوه به دست آوردن اطلاعات بیشتر در مورد این بیماری را آموزش می دهد.
نخود
نخود گیاهی است یکساله و از خانواده حبوبات که از فیبرها، ویتامینB، ویتامینC، ویتامینE، کربوهیدرات، آهن، فسفر، منیزیم، سدیم، سلنیوم، پتاسیم، روی، کلسیم و پروتئین تشکیل شده است.
فیبر این ماده ی غذایی سیستم گوارشی را پاک کرده و باعث سم زدایی از بدن می شود و به این ترتیب قند، اسیدهای چرب و کلسترول موجود در خون را کاهش می دهد.
نخود سرشار از آهن است. آهن به انتقال اکسیژن در بدن کمک کرده و باعث افزایش انرژی می شود.
آهن برای حفظ قدرت سیستم ایمنی و متابولیسم موثر ضروری است.
فسفر نخود به تشکیل و حفظ استخوان ها و دندان ها، ترشح شیر، تشکیل بافت های عضلانی،افزایش تعداد سلولهای خونی و هموگلوبین و بهبود عملکرد ذهنی و حافظه کمک کرده و باعث پاک سازی کلیه ها از نمک اضافی می شود.
ویتامین B9 در نخودبه ساخت گلبولهای قرمز و سفید کمک کرده و باعث کاهش کم خونی و حفظ سلامت پوست می شود.
آهن، فسفات، کلسیم، منیزیم، منگنز، روی و ویتامین K موجود در نخود،به ساخت و حفظ ساختار استخوان ها و تقویت آن ها کمک می کنند، به همین علت مصرف آن به افراد درحال رشد توصیه می شود.
نخود نفاخ است و مصرف آن برای بیماری های روده ای توصیه نمی شود.

کرفس
کرفس گیاهی است با (نام علمی: Apium graveolens).
کرفس دارای مواد معدنی منیزیوم و پتاسیم میباشد که برای آرامش اعصاب و بیماریهای روحی نظیر (Vertigoo) مفید میباشند. کرفس همچنین دارای مقدار زیادی ویتامینهای k؛ و C است که آنتیاکسیدان بوده، موجب کاهش تورم یاختههای بدن، سمزدایی و مبارزه با روماتیسم و بیماریهای سرطانی میگردند.
این گیاه از خانواده ی چتریان است و در سراسر جهان می روید. کرفس سرشار از ویتامین B6، منیزیم، کلسیم و فسفر است. ویتامین های A و K، پتاسیم، منگنز و فیبر غذایی از دیگر مواد مفید موجود در کرفس هستند.
برگ کرفس حاوی مقدار قابل توجهی ویتامین A (بتاکاروتن) است در حالی که ساقه کرفس منبع ویتامین هایB6,B2,B1 ویتامین C و همچنین پتاسیم، اسید فولیک، کلسیم، منیزیوم، آهن، فسفر، سدیم و چند نوع از اسیدهای امینه ضروریست. هورمونهای گیاهی موجود در گیاه کرفس به همراه روغن های ضروری آن نه تنها طعم معطری به کرفس می دهند، بلکه در کنار بقیه املاح و ویتامین ها کرفس را به معجونی تبدیل می نمایند که در حقیقت می تواند داروی هردردی باشد.
کرفس از معدود گیاهانی است که میتوان آن را همزمان با میوهها و گیاهان دیگر مصرف کرد و باعث دشواری در گوارش نمیگردد. برای نمونه با آب انگور و سیب (برای مبارزه با روماتیسم)، بازنجبیل (برای مبارزه با میگرن و سردرد) و با لیموترش (برای مبارزه با سرماخوردگی و قند بالای خون).
آب کرفس از ویژگی ضدالتهابی بالا سود میبرد و از این رو، برای افرادی که از بیماریهای خودایمنی مانند فیبرومیالژیا، سندرم خستگی مزمن، میگرن، سرگیجه، سندرم روده تحریکپذیر، آرتریت روماتوئید، پسوریازیس، اگزما، آکنه، لوپوس، و نقرس رنج میبرند، مفید است.
همچنین ضد سرطان، درمان کنندهی یبوست،موثر در کاهش وزن ولاغری ، کاهش ابتلا به حمله قبلی و سکته مغزی، فشار خون، استرس و موثر در درمان بی خوابی است.

بیماری های التهابی روده به مجموعهای از اختلالات التهابی عمدتا در روده بزرگ از قبیل کولیت زخمی و بیماری کرون برمیگردند که موجب التهاب روده میشوند.
با وجودی که برخی از مشخصه های کولیت زخمی و بیماری کرون مشترک هستند ولی برخی از اختلاف ها نیز وجود دارند .
بیماری کرون
بیماری کرون میتواند شامل التهابات در حال پیشرفتی(مزمن) باشد که دستگاه گوارش را از دهان تا به مقعد درگیر میکنند و شامل زخم شدن و ایجاد فیستول و آبسههای در لوله گوارش میشود 5 نوع از این بیماری تاکنون شناسایی شدهاند که بستگی به محله عارضه دارند:
ایلئوکولیت: شایع ترین فرم بیماری است که پایین ترین ناحیه گوارشی را درگیر میسازد( ایلئوم و کلون)
ایلئیت: این نوع فقط ایلئوم را درگیر میکنند
گاسترودئودنال: این نوع موجب التهاب در معده و قسمت ابتدایی روده باریک که دئودنوم خوانده می شود می گردد.
ژژنوایلئیت: این نوع موجب التهاب در نیمه بالایی روده کوچک می شود .
کولیت گرانولوماتوس: این نوع روده بزرگ را درگیر میسازد.
علل و علائم:
علت دقیق بیماری کرون ناشناخته است ولی در ارتباط با مشکلات سیستم ایمنی بدن قرار می گیرد. بیماری خود ایمنی حاصل کار فعال شدن بیش از حد پاسخ های ایمنی منجر به التهاب مزمن میشود.
از آنجایی که بیماری کرون می تواند تمام بخش های دستگاه گوارش را درگیر کند علائم بیماری در بیماران مختلف متفاوت است که شامل:
احساس پر بودن شکم و نفخ دردهای شکمی ، مشکلات انعقاد خون ، یبوست ، اسهال ، التهاب چشمی ، خستگی ، تب، فیستول، مدفوع بدبو ، خونریزیهای گوارشی ، صدای ریزش مایعات در روده ، سنگ های کلیوی ، کاهش اشتها ، درد مفاصل ، خونریزی های مقعدی و مدفوع خونی ، دانه های پوستی، لثه های متورم، کاهش وزن ناخواسته
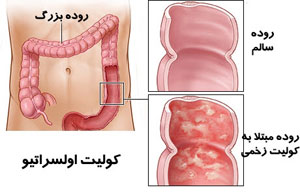
کولیت زخمی
کولیت زخمی عمدتا شامل التهاب پیوسته ای از رکتوم به بقیه کولون است. بیماری معمولاً از ناحیه رکتوم آغاز میشود و در ادامه به تمام روده بزرگ منتشر میشود. التهاب های مکرر باعث زخم شدن دیواره روده و رکتوم از طریق بافت های مجروح می شود.
علل و علایم:
علت دقیق بیماریهای التهابی روده معلوم نیست بیماری احتمال دارد به واسطه میکروب یا مشکلات سیستم ایمنی ایجاد شود. مشخص شده است کهIBD مسری نیست و به نظر میرسد که ارثی باشد.
در مورد کولیت زخمی علائم در شدت متفاوت هستند و احتمال دارد به تدریج یا دفعتی رخ دهند این علائم معمولا شامل تمام یا برخی از موارد زیر هستند:
درد شکمی و کرامپ های که بعد از حرکت روده ای از بین میروند، یبوست، دشواری اجابت مزاج، اسهال می توانند نوبتی و یا متناوب باشد ، خونریزی های گوارشی ، صدای حرکت و ریزش آب در روده ، تهوع و استفراغ ، درد مفاصل، کاهش وزن ناخواسته.
ملاحظات تغذیه ای و رژیمی:
هیچ رژیم خاصی که بتواند باعث بهبود یا بد تر شدن التهاب روده ها شود وجود ندارد. با این وجود مصرف رژیمی کافی از نقطه نظر انرژی و متعادل از نقطهنظر درشت مغذی ها و ریز مغذی های ضروری برای جلوگیری از کاهش وزن و سوءتغذیه اهمیت دارد.
غذاهایی که باعث بدتر شدن و تشدید اسهال میشوند نیز باید پرهیز شود.
افرادی که مشکل انسداد روده ای دارند باید از سبزیجات و میوه های خام پرهیز کنند .
آنهایی که مشکل هضم لاکتوز دارند (عدم تحمل لاکتوز) نیاز دارند که از لبنیات صرف نظر کنند.
مصرف زیاد مایعات 8 تا 10 لیوان در روز (کمک به حفظ مایعات بدن و جلوگیری از یبوست)
مصرف روزانه یک مکمل مولتی ویتامین و مواد معدنی برای جایگزینی مواد مغذی از دست رفته توصیه می شود.
خوردن رژیم پر فیبر در صورت تحت کنترل بودن التهاب روده می تواند کمک کننده باشد.
غذاهای با فیبر زیاد شامل:
غلات (نان از آرد کامل، کلوچه، کیک، سبوس غلات، بلغور، ماکارونی با آرد کامل، برنج قهوه ای و ذرت بوداده)
میوهها (میوه های خشک شده زردآلو، خرما، آلو، بخارا، کشمش، توت هایی چون تمشک، توت سیاه، زغال اخته، و توت فرنگی، پرتقال، سیب با پوست آواکادو، کیوی و انبه، گلابی)
سبزیجات (بروکلی، اسفناج، نخود سبز و سایر سبزیجات با رنگ سبزه تیره، نخود، لوبیا و عدس)
دانهها و آجیلهایی چون بادام، تخم کتان، دانه سویا
طی موارد حمله ی IBD، "رژیم کم باقیمانده "میتوانند از طریق استراحت دادن به روده و کم کردن علائم بیماری کمک کننده باشد.
رژیم کم باقیمانده شامل:
غلات سبوس گیری شده( نان سفید، کلوچه و شیرینی از آرد تصفیه شده، بیسکویت، برنج سفید، ماکارونی با آرد تصفیه شده، نودل)
میوه های پوست کنده (آبمیوههایی به غیر از آب آلو، سیب، زردآلو، طالبی، کمپوت، انگور، خربزه، هلو)
دوری از میوه های خشک شده چون( کشمش و توت ها)
در مورد سبزیجات رژیم شامل (آب سبزیجات ، سیب زمینی بدون پوست، سبزیجات خوب پخته شده چون جوانه یونجه و لوبیا سبز ، هویج، کرفس ، خیار، بادمجان، کاهو، قارچ، فلفل قرمز و سبز ، کدو
پرهیز از سبزیجات از خانواده کلم ها مثل( بروکلی، گل کلم، بروکسل و کلم پیچ ) است گوشها باید خوب پخته شوند و نرم شود
لوبیا عدس و تمام دانه ها و آجیل ها باید منع شوند.
غذاهای حاوی لاکتوز از قبیل محصولات لبنی نیز باید خودداری شود به خصوص اگر عدم تحمل لاکتوز وجود دارد، شیر سویای غنی شده با کلسیم میتوانند جایگزین شود .
در طی دورههای حمله بیماری احتمال دارد وعده های غذایی کوچک و مکرر ترجیح داده شود.
رژیم پرپروتئین با گوشت، مرغ، ماهی ، تخم مرغ ممکن است به بهبود علائم بیماری کمک کنند.
مصرف کافئین و سوربیتول باید محدود شوند زیرا عوارض IBD را بدتر می کنند. سوربیتول یک شیرین کننده مصنوعی است که در انواع مواد غذایی استفاده میشود .
غذا های تولید کننده گاز از قبیل( خانواده کلم، نخود و عدس، پیاز و سیر ،فلفل تند، نوشیدنی های گازدار) باید محدود شوند.
دریافت چربی باید کاهش یابد به خصوص اگر قسمتی از روده برداشته شده است؛ زیرا غذاهای پرچربی تولید گاز و اسهال برای برخی بیماران میکنند.
برخی مطالعات پیشنهاد میکنند که روغن ماهی و روغن بذر کتان احتمال دارد در کنترل التهاب روده کمک کننده باشند. مطالعات جدید همچنین پیشنهاد میکنند که شاید پروبیوتیک ها و پربیوتیک هایی از قبیل فیبرهای محلول موجود در اسفرزه در روند درمانی بیماری نقش داشته باشند. این ترکیبات حتی شاید به بهبود روده نیز کمک کنند.
کرون و کولیت اولسراتیو دو شکل اصلی بیماری های التهابی روده می باشند.
کرون: در این بیماری محل درگیری از حفره دهان تا رکتوم گسترده است. التهاب در همه ی لایه های روده مشاهده می شود و محل های در گیری از یکدیگر جدا هستند. زخم ها دراین بیماری عمیق بوده و سطح بیشتری را درگیر می کنند. این بیماری شامل گرانول های حاد و مزمن التهابی است. تنگی و انسداد در این بیماری بیشتر دیده می شود.
کولیت اولسراتیو: این بیماری روده کوچک را درگیر نمی کند و محل درگیری عمدتا کولون یا روده بزرگ است و با التهاب موکوس کولون در ارتباط است. محل های درگیری بهم پیوسته اند و التهاب تنها در لایه های سطحی روده وجود دارد. در این بیماری خونریزی
بیشتر دیده می شود
کرون
پاتوژنز: سیگار کشیدن، سیگار کشیدن غیر مستقیم (کودکانی که از سنین پایین در معرض دود سیگار قرار می گیرند)نیز در معرض خطر این دو بیماری اند. پاسخ های آلرژیک، خود ایمنی، عدم تحمل به غذا، سو تغذیه و کمبود ویتامینD.
علائم: حرکات پریستالتیک غذا در روده منجر به کرامپ و دردهای شکمی می شود که به ویژه در یک چهارم راست تحتانی روده رخ می دهد،اسهال آبکی مزمن و در نتیجه ادم، کاهش وزن، سوجذب نمک های صفراوی، رشد بیش از حد باکتری های روده و زخم ایجاد می شود.
در کودکان ممکن است اختلال رشد، التهاب، تب، آنمی و زردی به علاوه علایمی مثل کاهش وزن، تهوع و زخم های دهانی یا مخرج، استفراغ، دردهای شکمی، خونریزی روده، التهاب مفاصل، ورم عنبیه، التهاب رباط ها و زردی و خارش نیز دیده شود. هم چنین افزایش سطح هموسیستئین پلاسما معمول است.

مداخلات تغذیه ای:
1-بازیابی مایعات و الکترولیت های از دست رفته از طریق اسهال و استفراغ، افزایش استراحت و کاهش حرکات مکانیکی آزار دهنده به ویژه در اسهال
2-جایگزینی مواد مغذی:اصلاح سو تغذیه یا آنمی، وضعیت تغذیه ای ضعیف می تواند با کاهش دریافت ها طی بی اشتهایی عصبی، تهوع و استفراغ، درد های شکمی، رژیم های محدود،اثرات جانبی داروها، خونریزی و بقایای زخم ها، رشد بیش ازحد باکتری ها و سوجذب مرتبط باشد.
3-توجه به عدم تحمل لاکتوز و گلوتن
4-بهبودی و ترمیم بافت روده: استراحت و حفاظت روده از عوامل محرک، فراهم کردن مواد غذایی حاوی گلوتامین و اسیدهای چرب کوتاه زنجیر جهت بهبودی سریع تر روده
5-پیشگیری از التهاب صفاق، انسداد، فیستول و زخم های مقعدی
6-بهبود افزایش وزن در اثر دریافت ناکافی
7-آمادگی برای جراحی در صورت عدم موفقیت درمان های پزشکی که ممکن است برداشتن کل کولون یا سمت راست ایلئوم لازم باشد.
8-بهبود روند رشد در کودکان
9-کاهش فرآیندهای التهابی: دریافت روغن ماهی می تواند علایم را کم کند.
10-کنترل سطح مینرال ها و اطمینان از دریافت کافی آهن و آنتی اکسیدان ها
11-کنترل بیماری های متابولیک استخوان
12-کنترل سطح فولات و 12 B همراه با بررسی پلی مورفیسم متیلن تتراهیدروفولات ردوکتاز و پیشگیری از افزایش سطح هموسیستئین
رژیم درمانی:
نیاز انرژی:
BMI زیر 15 ?? 35-45 کیلو کالری
BMI بین 15-19 ?? 35-30کیلوکالری
BMI بین 20-29 ?? 25-30 کیلوکالری
BMI بالای 30 ?? 15-25 کیلوکالری
داروها و عوارض جانبی بالقوه:
داروهای معمول کرون شامل آمینوسالسسیلات ها و آنتی بیوتیک ها برای حالت خفیف بیماری و کورتیکواستروئیدها برای حالت متوسط بیماری و اینفلکسیمب برای افراد مقاوم به کورتیکواستروئید ها هستند.
داروهای ضد التهاب غیراستروئیدی اولین خط درمانی هستند که عوارض جانبی آنها شامل تهوع و استفراغ، سوزش سرمعده، اسهال، سردرد و کاهش سطح فولات می باشد. درمان با دوز بالای کورتیکواستروئیدها باید همراه با رژ
داروهای گیاهی و مکمل ها:
استفاده از مکمل امگا 3 در کاهش علائم کرون مناسب است. آلفالینولئیک اسید در کاهش التهاب بهتر از EPA و DHA عمل می کند.
فیتوکمیکال هایی مثل کورکومین(زردچوبه)، کپسایسین(فلفل قرمز)، سرکه، باسیل و رزماری، سیر، بادیان، زیره سبز و انار می توانند سیرهای التهابی را بهبود بخشند.
پروبیوتیک ها نیز مفیدند. به علاوه ترکیبی از انواع آنتی اکسیدان ها، گلوتامین، اسیدهای چرب کوتاه زنجیر و پره بیوتیک ها نیز موثرند.
**************************
کولیت اولسراتیو:
یک بیماری التهابی موکوس کولون است واین بیماران معمولا سایقه التهاب ایلئوم و گاستریت دارند.
شیوع: حدود 1.4 میلیون فرد در ایلات متحده و 2.2 میلیون نفر در اروپا از بیماری هاب التهابی روده رنج می برند.
اتیولوژی: آنتی ژن عامل بیماری میکروفلورهای موجود در لومن روده دستگاه گوارش هستند که توسط اختلال ذاتی سیستم ایمنی پیشرفت کرده و منجر به تولید سیتوکین های پیش التهابی و اینترلوکین ها می شوند.
پاتوژنز: شامل فاکتورهای محیطی، ژنتیک، میکروبی و ایمنی است.
علایم: التهاب مفاصل، جوش های شدید پوستی، آندوکاردیت، سیروزاسپلنومگالی و التهاب معده همراه باشد.
معمولا در کولون سیگموئید یا رکتوم شروع می شود. وقتی محل درگیری تنها رکتوم باشدulcerative proclitic گفته می شود. اگر بیماری تنها سمت چپ کولون را درگی کند به آن کولیت دیستال گویند و درصورتی که کل کولون را درگیر کند به آن pan colitis گفته می شود. شایعترین علامت این بیماری وجود خون در مدفوع است. همچنین در کودکان در سن رشد ممکن است اختلال در رشد دیده شود. سن شروع در فاصل بین 35-15 سالگی و دومین پیک آن بین 70-50 سالگی است.
مداخلات تغذیه ای:
1-در موارد شدید بیماری باید به روده فرصت بهبودی داد و محصولاتی که شامل اسیدهای چرب کوتاه زنجیر و گلوتاتیون هستند مصرف کرد. همواره باید تعادل آب و الکترولیت ها را برقرار کرد.
2-مجموعه ای از درمان های دارویی، کنترل تغذیه ای، حمایت روانی و جراحی در صورت لزوم برای کنترل بیماری و حفظ وضعیت فرد انجام می گیرد.
3-بازسازی ذخایر کاهش یافته و بهبود وضعیت تغذیه ای ضعیف که می تواند با بی اشتهایی عصبی، تهوع، استفراغ، دردشکمی، رژیم های محدود کننده یا عوارض جانبی داروها مرتبط باشد.
4-توقف آسیب بیشتر روده با کنترل دریافت فیبر، اصلاح اسهال و استئاتوره یا انسداد و کم خونی های مرتبط
5-فراهم کردن مقادیر کافی آنتی اکسیدان و امگا3 که در فرآیندهای التهابی نقش دارند.
6-مصرف طولانی مدت کورتیکواستروئید ها می تواند منجر به کمبود کلسیم و ویتامین د و آسیب به توده استخوانی شود.
7-بررسی وضعیت فولات و 12 B همراه با بررسی پلی مورفیسم MTHR و یا درمان با متوتروکسات ها
رژیم درمانی:
نیاز انرژی
اگر BMI : زیر 15 ?? 35-45 کیلوکالری
بین 15-19 ?? 30-35 کیلوکالری
بین 20-29 ?? 25-30 کیلوکالری
بالای 30 ?? 15-25 کیلوکالری
داروها و عوارض جانبی:
داروهای معمول شامل: آمینوسالسسیلات ها و آنتی بیوتیک ها برای حالت خفیف بیماری و کورتیکواستروئیدها برای حالت متوسط بیماری و سیکلوسپورین ها برای موارد شدی بیماری هستند.
داروهای دسته آمینوسالیسیلات ها مثل masalanine،olsalasine و solphalasine باعث کاهش التهاب می شوند. مصرف مایعات بیشتر همراه این داروها برای پیشگیری از سنگهای کلیوی نیاز است. ممکن است تهوع،استفراغ، بی اشتهایی و زخم های وارشی با مصرف این داروها ایجادشود. هم چنین سطح فولات ممکن است کاهش یابد.
آنتی بیوتیک ها شامل مترونیدازول و سیپروفلوکساسین منجر به کاهش باکتری ها و به طور مستقیم پاسخ سیستم ایمنی روده را سرکوب می کند و بهتر است این داروها همراه با محصولا پروبیوتیک مثل ماست پروبیوتیک استفاده شوند.
کورتیکواستروئیدها که منجر به کاهش التهاب و کنترل کوتاه مدت اپیزودهای حاد کولیت مناسب اند منجر به تعادل منفی نیتروژن و کلسیم می شوند.
سیکلوسپورین ها مثل آزاتیوپرین در مواردی که دو دسته قبلی موثر نبوده اند تجویز می شوند و معمولا چندین ماه طول می کشد تا اثرات درمانی آنها آغاز شود. پسیلیوم نیز می تواند در موارد یبوست و اسهال به کار رود.
داروهای گیاهی:
انسولین، پروبیوتیک ها، الیگوساکاریدها می توانند منجر به افزایش فلور طبیعی روده شوند. استفاده از مکمل های بوتانیال نباید بدون مشورت پزشک صورت گیرد.
مصرف پیاز، نعناع، سنبل الطیب و چایی برای این بیماران می تواند مفید باشد.
استفاده از مکمل امگا 3 در کاهش علایم کرون مناسب است. آلفالینولئیک اسید در کاهش التهاب بهتر از EPA و DHA عمل می کند.
برای افزایش حجم مدفوع، یک رژیم غذایی معمولی و تاکید بر دریافت مواد غذایی پرفیبر توصیه می شود. این رژیم به کاهش فشار و تنظیم حرکات طبیعی روده کمک می کند. دریافت روزانه 20 تا 30 گرم فیبر غذایی توصیه می شود; منابع غذایی فیبر شامل انواع سبزی ، میوه ، حبوبات و غلات سبوس دارمثل نان سنگک یا بربری یا نان سبوس دار می باشد. البته افراط در مصرف گندم سبوس دار می تواند باعث تشدید علائم شود.
مصرف غذاهای کم چرب، انقباضات روده ای بعد از مصرف غذا را کاهش می دهد، یعنی باعث کاهش درد های شکمی می شود.
بجای سه وعده غذایی پرحجم، 5 یا 6 وعده غذایی کوچک ولی با فاصله زمانی کم مصرف کنید.
آب و مایعات فراوان بنوشید. (8 تا 10 لیوان در روز)

از مصرف بیش از اندازه غذاهای چرب، کافئین دار، انواع قند بخصوص فروکتوز و لاکتوز (در افراد مبتلا به عدم تحمل لاکتوز) باید پرهیز کرد. کافئین در قهوه، چای و نوشابه های سیاه موجود است. مصرف غذاهای کم چرب، انقباضات روده ای بعد از مصرف غذا را کاهش می دهد، یعنی باعث کاهش درد های شکمی می شود.
غذاهایی که باعث تولید گاز و نفخ می شوند را مصرف نکنید. این غذاها شامل: انواع کلم، پیاز، پیازچه، فلفل سبز، عدس، نخود، لوبیا و نوشابه های گازدار است.
آدامس نخورید، زیرا باعث بلعیدن مقدار زیادی هوا می شوند.
اگر بعد از مصرف لبنیات دچار اسهال شدید، احتمالاً دچار عدم تحمل لاکتوز هستید.
مصرف قرص نعناع در بعضی بیماران مفید است. نعناع باعث کاهش انقباضات عضلات روده ای می شود. البته قبل از مصرف قرص نعناع یا هر نوع گیاه دارویی (قرص گیاهی) بایستی با پزشک خود مشورت کنید و تحت نظر ایشان از این مواد استفاده کنید. چون ممکن است باعث تشدید علایم بیماری در شما شود.
چنانچه این توصیه های غذایی در مهار اسهال موثر واقع نشد، تجویز داروهای آنتی بیوتیک یا داروهای آنتی کولینوژیک یا داروها ی ضد اسهال تحت نظر پزشک متخصص گوارش ممکن است ضروری باشد.
استراحت کردن و کاهش استرس هم می تواند مفید واقع شود.
نام کتاب:
IBS Dietary Advice To Calm Your Gut
نویسنده:
Alex Gazzola, Julie Thompson RD
سال انتشار: 2017
انتشارات: SPCK
درباره کتاب:
طبق آمار موجود بیست درصد جمعیت دچار سندروم روده تحریک پذیر(IBS) هستند. این سندروم باعث خجالت و کناره گیری آن ها از کارهای اجتماعی و سرگرمی ها و مشکل در روابط اجتماعی آن ها می شود. این کتاب اطلاعاتى در رابطه با آخرین پیشرفت های درمانی در بیماری IBS و مشاوره های رژیمی این بیماری را در اختیار خواننده می گذارد.
مباحثی که در این کتاب ارایه می شود شامل : بررسی سندروم روده تحریک پذیر در گذشته و حال، بررسی چگونگی عمل هضم، تشخیص IBS، بررسی رژیم FODMAP و سایر رژیم ها مثل رژیم بدون گلوتن، رژیم بدون لبنیات، گیاه خواری، خام خواری و... .
همچنین این کتاب به چگونگی مدیرت تغییرات در رژیم و تغییرات در سبک زندگی(ورزش، خواب، نوشیدنی و..) می پردازد.
FODMAP= Fermentable Oligosaccharides Disaccharides Monosaccharides And Polyols
این کتاب به تمام کسانی که دچارسندروم روده تحریک پذیر هستند توصیه می شود.

نام کتاب:
IBS cookbook
نویسندگان:
carolyndean
Christine wheeler
این کتاب یک کتاب راهنما برای پختن غذا برای افراد مبتلا به IBS یا سندروم روده تحریک پذیر است.ما در این کتاب یک نگاه نزدیک به نقش غذاها و شیوه اماده سازی انها انداخته ایم که می تواند در هر دو مبحث پیشگیری از بیماری و یا درمان و کنترل آن نقش ایفا کند.هدف از نوشتن این کتاب منع خوردن همه غذاها نیست بلکه پیشنهاد دادن غذاهایی است که با بدن ما سازگاری دارد.پس ابتدا ما باید اطلاعات لازم در مورد بدن خود را به دست اوریم تا بتوانیم تشخیص دهیم که چه چیز هایی با بدن ما سازگار است.
استفاده از این کتاب یک تجربه بسیار خوب خواهد بود.این کتاب به گونه ای طراحی شده است که می توانید در هر جایی آن را بخوانید.کتاب در شش فصل کلی نگاشته شده است و اطلاعات لازم را در اختیار خواننده قرار می دهد.

برنج قهوه ای یک مادهی خوراکی سالم، سرشار از مواد معدنی ضروری مانند: منگنز، آهن، روی، فسفر، کلسیم، سلنیم، منیزیم و پتاسیم است و منبع غنی ویتامین B1 (تیامین)، ویتامین B2 (ریبوفلاوین)، ویتامین B3 (نیاسین)، ویتامین B6، فولیک اسید، ویتامین E و ویتامین K است.
برنج قهوه ای منبع پروتئین است و مقدار مفیدی فیبر به رژیم غذایی شما اضافه میکند. این برنج اسیدهای چربی را که برای سلامتی حیاتی هستند نیز مهیا میکند.

برنج قهوه ای را میتوانید به منظور داشتن یک سیستم گوارشی سالم به رژیم غذاییتان اضافه کنید. فیبر موجود در برنج قهوه ای عملکرد رودهها را تنظیم میکند و به شما حس سیری میدهد و مانع از یبوست و کولیت روده میشود. مطالعهی مقایسهای که بین برنج سفید و قهوه ای دربارهی فرآیند هضم در معده انجام شد، نشان میدهد پوستهی سبوس برنج قهوه ای از جذب اسید معده و رطوبتی که باعث ورم میشود جلوگیری میکند.
برنج قهوه ای ممکن است در مواردی، اندکی حساسیتزا باشد اما حاوی هیچگونه عناصر مختلکننده مثل پورین (عامل تولید اسید اوریک) و اگزالات (اگزالات، اسیدهای ارگانیکی که به طور طبیعی در گیاهان، حیوانات و انسان وجود دارد و میتواند با چسبیدن به کلیه، سبب تشکیل رسوبات و کریستالهای سوزنی شکل و ایجاد درد شدید شود) نیست.
