به نام خداوند جان وخرد
نام کتاب:advances in nutrition and cancer
در این کتاب توصیه های غذایی لازم و رژیم های خاص برای کنترل و درمان انواع سرطان ها ارائه شده است.

به نام خداوند جان و خرد
تعریف بیماری و عوارض
سرطان تقسیم و تولید غیرطبیعی سلولهاست که میتواند در بدن گسترش یابد. معمولاً یک بیماری تلقی میگردد که بیش از 100 نوع مختلف را شامل میشود. تخمین زدهشده است که حدود 50 تا 70 درصد از مرگهای ناشی از سرطان با کاهش رفتارهای پرخطر قابلپیشگیری میباشد. میزان سرطان در مردان بالاتر از زنان است .

عوامل بوجودآورنده
عوامل تغذیهای، مسئول تقریباً 30 تا 40 درصد از سرطانها میباشد که بهعنوان دومین عامل اصلاحپذیر در پیشگیری از سرطان شناختهشده است. شواهد نشان می دهد که مرگ ناشی از سرطان، به تغذیه و شیوه زندگی نظیر رژیم ناکافی، عدم فعالیت فیزیکی، مصرف الکل، اضافهوزن و چاقی نسبت داده میشود. چاقی عامل مهمی برای سرطان محسوب میشود و همچنین خطر پیشرفت و مرگومیر ناشی از سرطان را افزایش میدهد. ارتباط میان وزن بدن و شاخص توده بدنی با برخی سرطانها نظیر سرطان مری، پانکراس، کیسه صفرا، کبد، سینه، کلیه و... بهطور گسترده موردمطالعه قرارگرفته است که این مطالعات رابطه مثبتی را نشان میدهد. افراد چاق و دچار اضافهوزنی که سرطان آنها درمان شده است در معرض خطر عود مجدد و عوارض پس از جراحی سرطانهای دیگر، بیماری قلبی و دیابت میباشند. فعالیت فیزیکی منظم بهویژه در زنان و افراد مسنتر خطر مرگومیر را کاهش میدهد

نحوه تشخیص
ارزیابی علائم سرطان در مراحل ابتدایی ضروری میباشد. بسیاری از علائم زودرس سرطان، توانایی خوردن و هضم و جذب فرد را تحت تأثیر قرار میدهد. علائم هشدار سرطان اینگونه توصیف میشود:
تغییر در عادات مثانهای و رودهای
زخمی که بهبود نمییابد
خونریزی یا ترشحات غیرطبیعی
افزایش ضخامت یا وجود توده در سینه یا هر قسمت دیگر
مشکل در بلع و جوییدن
تغییرات قابلملاحظه در زگیل و خالها
سرفه یا گرفتگی صدا
راههای درمان
رادیوتراپی برای درمان کنترل و تسکین سرطان مورداستفاده قرار میگیرد.
فعالیت فیزیکی جزو مهمی از درمان سرطان محسوب میشود که به افزایش قدرت سیستم ایمنی هم کمک میکند.

تغذیه میتواند فرایند سرطانزایی را درهر مرحله تغییر دهد.
پیوند سلولهای بنیادی خونساز بهمنظور معالجه برخی از بیماریهای بدخیم خونی ویژه ازجمله لوسمی، لنفوما و تومورهای سفت بدخیم انجام میگیرد. سلولهای بنیادی خونساز از مغز استخوان خون محیطی یا خونبند ناف منشا میگیرند.
رژیمدرمانی
خوردن مقادیر بیشتری از اسیدهای چرب امگا 3 (غذاهایی نظیر ماهیهای چرب، گردو، برخی جلبکها) با مصرف نسبت مناسب از اسیدهای چرب امگا 6 (مانند روغن ذرت، روغن آفتابگردان و روغن گلرنگ) میتواند خطر سرطان کولون و پروستات را کاهش دهد.
در صورت مصرف گوشت قرمز توصیه میشود قسمتهای لخم تر و قطعات کوچکتر انتخاب شود. ماکیان و حبوبات نیز جایگزینهای مطلوبی محسوب میشوند.
فیبر رژیمی در پیشگیری از سرطان سینه در زنان یائسه از طریق مسیرهای غیر استروژنی نقش دارد. میوهها و سبزیها غنی از فیبر، منابع عالی از ویتامینها و املاح هستند. حبوبات دو عدس هردو حاوی فیبر و مواد مغذی باارزشی میباشند.

بر اساس مطالعات بر روی امنیت و سرطانزایی شیرینکنندههای غیرمغذی مصرف آنها در مقادیر معمول و منطقی ایمن میباشد. استویا یک شیرینکننده غیرمغذی است که مکمل رژیمی محسوب میشود و در محصولات بدون قند استفاده میشود.
بهمنظور کاهش خطر سرطان و بهبود کلی سلامتی دریافت غذاهای گیاهی و محدودیت مصرف منابع حیوانی نظیر گوشت قرمز و گوشت و مرغ فرآوری شده توصیه میشود.
رژیمهای حاوی مقادیر بالا از میوه و سبزی که دارای ویتامین c هستند میتوانند اثر محافظتی در برابر سرطانهای دهان، حلق، حنجره، مری، دهانه رحم، ریه و معده داشته باشند.
سویا یک پروتئین گیاهی است که دارای اثر حفاظتی در برابر سرطان سینه است. بهخصوص اگر قبل ازبزرگسالی مصرف شود. برخلاف این توصیه در زنان، در مردان مبتلابه سرطانهای حساس به هورمون مانند پروستات مصرف مرتب غذاهای حاوی سویا مفید به نظر میرسد.
سعی کنید دروعده های غذایی خود تنوع ایجاد کنید.
مصرف نمک، کافئین، الکل، غذاهای سرخکردنی، گوشت قرمز، نوشابه و ترشیجات را محدود کنید.
مصرف فیبر، غلات، سویا، حبوبات، چای، سیر و ویتامینهای A،E،C،D توصیه میشود.
تمامی سبزیها بهویژه انواع سبز و زرد آن احتمالاً از سرطان معده پیشگیری میکنند.
مصرف غذاهای غنی از آنتیاکسیدانها و رژیم غنی از مواد مغذی توصیه میشود (قهوه به سبب دارا بودن منابع زیادی از آنتیاکسیدانها ممکن است اثر محافظتی علیه سرطان داشته باشد)
رژیم سرشار از میوه و سبزی، سویا، گیاههای درمانی نظیر زردچوبه، دارچین، چای سبز و قهوه توصیه میشوند.
تحقیقات نشان میدهد که سطوح بالاتر از ویتامین D با شیوع پایینتر سرطانهای سینه، کولون، تخمدان، کلیه، پانکراس، پروستات و سایر سرطانها ارتباط دارد.
استفاده خودسرانه از مکملهای رژیمی (ویتامینها و املاح) جهت پیشگیری از سرطان بههیچوجه توصیه نمیشود. شواهد حاکی از آن است که این مکملها میتوانند دارای اثرات محرک سرطانی باشند. بههرحال توصیه میشود افراد جهت پیشگیری اولیه و ثانویه از سرطان بایستی ویتامین و املاح موردنیاز خود را از غذاها به دست آورند. برای افراد مبتلابه سرطان هم متخصصین توصیه میکنند به دلیل اثر روی شیمیدرمانی و رادیوتراپی از مصرف این مکملها اجتناب شود.

درمان دارویی
درمان دارویی در سرطانها شیمیدرمانی معروف میباشد. اثرات تغذیهای رایج در شیمیدرمانی عبارتاند از: خستگی، کاهش اشتها، تغییرات پوست و ریزش مو در مناطق تحت درمان.
در افرادی که درمانهای ترکیبی (رادیوتراپی و شیمیدرمانی) بکار برده میشود اثر جانبی زودتر و با شدت بیشتری بروز میکند. اثرات جانبی رادیوتراپی حدود هفته دوم و سوم پسازآن رخ میدهد و طی 2 تا 4 هفته پس از رادیوتراپی اصلاح میشود.
بیماران مبتلابه سرطان که تحت شیمیدرمانی یا رادیوتراپی قرار دارند بیش از سایر بیماران نیاز به تغذیه سالم و حفظ قوای بدنی دارند تا بتوانند عوارض ناشی از درمان را بهخوبی تحمل کنند. این بیماران بیش از افراد سالم نیازمند رژیم پرکالری و پرپروتئین میباشند.
به نام خداوند جان و خرد
نام کتاب:nutritions and genomics
نویسنده:Nola m.rise,david castle
موضوع کتاب تاثیر ژنتیک و تغذیه بر هم دیگر و تاثیر آنها بر رفتار و اخلاق افراد در ارتباط با یک دیگر است.

به نام خداوند جان و خرد
مقدمه
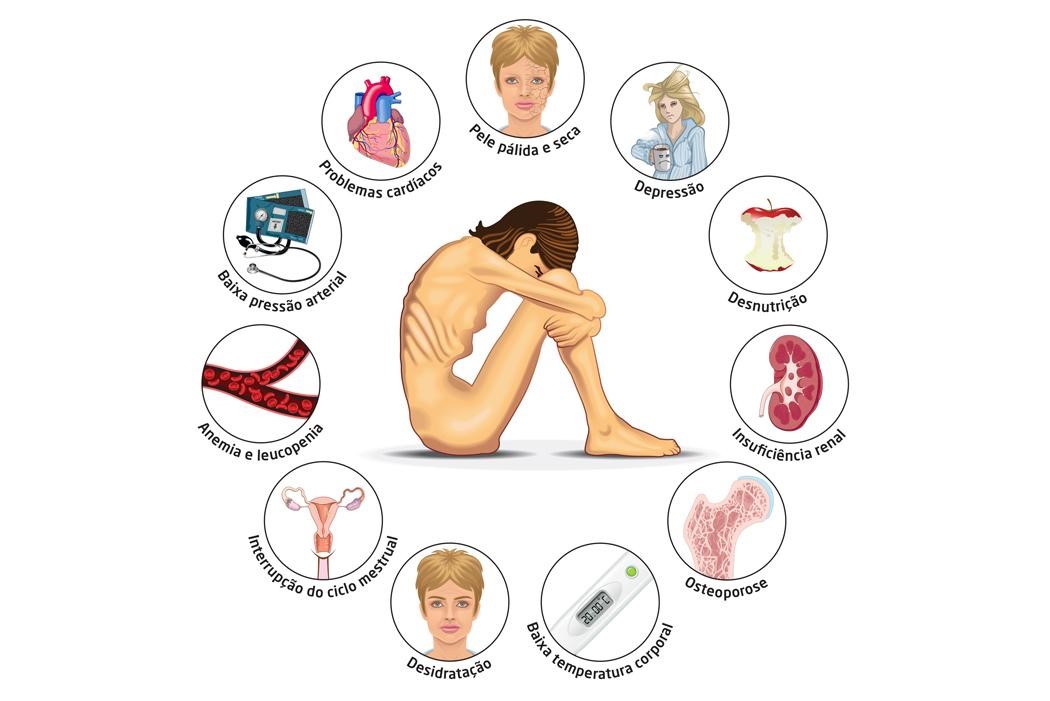
بی اشتهایی عصبی نوعی اختلال در غذا خوردن است که فرد به دلایلی مانند ترس از اضافه وزن و یا چاق شدن، انرژی دریافتی بسیار کمی دارد. فرد می تواند بر اساس تجربه غلط از بدن خود، مشغولیات ذهنی که البته با رفتارهای سفت وسخت در کم خوری همراه است، شغل و کار، رابطه با دوستان در محیط اجتماعی، خانواده ،افسردگی و… به این مشکل دچار شود. عدم انعطاف ذهنی فرد نسبت به این گونه مسائل باعث چنین اختلالات عصبی می شود. مطالعه ای بر روی افراد بزرگسال نشان داد که میزان انعطاف پذیری آنان و سازگار شدن با موضوع کمتر از حد مطلوب بود و آنان از دوستی پایینی برخوردار بودند. شروع این گونه تمایلات در زنان بیشتر است و معمولا با بلوغ جنسی همراه می باشد و 0?7 درصد از این گروه سنی ممکن است تحت تاثیر قرارگیرند، در حالی که برآورد شیوع این بیماری 0?3 درصد است.

دو زیر گروه از رفتار های مرتبط در این بیماران می توان در نظر گرفت (دو نوع بی اشتهایی عصبی) :
1- محدودکننده (R-AN): ازدست دادن وزن صرفا بارژیم غذایی وعدم پرخوری
2- برون ریز یا پاک سازی (BP-AN): استفاده از ورزش شدید و یا کارهایی که غذای خورده شده رااز دست بدهند مثل استفراغ.
کنترل های شدید غذایی، رژیم با کالری کم، خوراک نامنظم، گیاه خواری،انتخاب مواد غذایی محدود و… باعث ایجاد برخی مشکلات مانند کمبود مواد مغذی ضروری برای ساخت هورمون ها و پروتئین های لازم بدن می شود. باید دقت کرد رژیم مناسب از نظر تامین پروتئین و عناصر کمیاب از این قضیه مستثنی است . از دیگر عوامل به وجود آورنده این بیماری می توان به فشاراجتماعی؛ مثلا تاکید بر لاغر بودن، مشکلات روان شناختی، اختلال در عملکرد جنسی، اختلال در هیپوتالاموس، الگوی نامناسب خانوادگی، تغذیه غلط نوزاد، مشاغلی مانند مانکن بودن و عوامل ژنتیکی اشاره کرد.
علایم بیماری
از علایم این بیماری همانطور که پیش از این گفته شد خوردن بسیار کم غذا در عین داشتن حداقل وزن بر اساس قد و وزن، بی میلی، ترس از خفه شدن در هنگام غذا خوردن، ترس از اضافه وزن، پنهان کاری، اضطراب و رفتارهای وسواسی، ناامیدی و… می باشد. از جمله علایم بالینی این بیماری می توان از زردی و رنگ پریدگی، فشار خون پایین، تنگی نفس، کاهش محسوس چربی بدن، در مواردی یبوست، اختلال در وضعیت قلبی عروقی، قاعدگی کم یا غیر معمول و یا قطع قاعدگی، کاهش سطح آلبومین و کم خونی و… نام برد. یکی از نشانه های بارز این بیماری تراکم پایین مواد معدنی استخوان (BMD) خصوصا در دوران نوجوانی می باشد که باعث افزایش احتمال شکستگی استخوان و طولانی شدن مدت زمان بهبودی شکستگی می شود. کمبود IGF-1 ، هیپوگنادیسم و تغییر در هورمون های موثر بر سلامت استخوان نیز از علایم این بیماری است. بیسفسفونات در بزرگسالان مبتلا به این بیماری مفید است. در مواردی که نحوه تغذیه توسط کارشناس به درستی صورت نگیرد علایم سندرم Refeeding مانند هیپوفسفاتمی، هیپومنیزیومی، هیپوکالمی، عدم تحمل گلوکز، آریتمی قلبی، نارسایی احتقانی قلب، افت فشار خون، نارسایی تنفسی، رابدومیولیز، کما،تشنج، ضعف عضلانی-اسکلتی، اسیدوز متابولیک، آنسفالوپاتی وآتاکسیرامیتوان مشاهده کرد.
این بیماری از نظر شدت در سطوح زیر دسته بندی می شود:
خفیف: BMI>17 تا نزدیک به نرمال
متوسط: BMI بین 16?99 – 16
شدید: BMI بین 15?99 – 15
15افراطی:BMI<15
شیوع
شیوع این بیماری در کشور های غربی 4?3-0?9 درصد در زنان و 0?3-0?2 درصد در مردان می باشد. همچنین شیوع آن در زنان 10– 3 برابر مردان می باشد. نرخ آن در بسیاری از کشور های در حال توسعه نامشخص است. اغلب شروع این بیماری در طی سالهای نوجوانی و جوانی است. اغلب مطالعات نشان می دهند که حداقل از سال 1970 بروز این بیماری در زنان بالغ نسبتا ثابت بوده است؛ درحالی که در دختران 20 – 14 ساله ممکن است یک روند افزایشی بوده باشد.
تشخیص و درمان
شرایط شخص، نحوه زندگی، سابقه خانوادگی، معاینه وضعیت روانی و خلق و خوی فرد با تمرکز بر وزن و الگوهای غذا خوردن فرد برای شناسایی کاربردی اند. همچنین می توان از متد DSM-5 (راهنمای تشخیص و آماری اختلال های روانی ) که یک زبان مشترک و استاندارد برای طبقه بندی اختلالات روانی است استفاده کرد. همچنین متخصصین برای تشخیص می توانند از تست های آزمایشگاهی مثل تست خون، رادیولوژی و… استفاده کنند. افراد بر اساس ویژگی های بدنی، روانی و دیگر معیار های ذکر شده توسط متخصص شناسایی و برای روند درمان آماده می شوند.
درمان این بیماری شامل موارد گسترده ای است که مهم ترین بخش های آن شامل:
1- بهبود وضع تغذیه ای فرد، بازگشت به وزن طبیعی و حفظ آن.
2- بهبود وضع روانی فرد بر پایه شناخت فرد،افزایش عزت نفس، تغییر الگوهای فکری و رفتاری. همچنین از خانواده فرد هم می توان در پروسه درمان کمک گرفت.
3- توانبخشی فرد، بازگشت به حالت طبیعی بدن و کارکرد صحیح آن.
از لحاظ تغذیه ای می توان به طور خلاصه موارد زیر را در نظر گرفت :
توجه به مایعات بدن ضروری است،افزایش بار کالری به مرور و طبق دستورالعمل NICE باشد. افرادی که BMI<12 دارند و یا کسانی که استفراغ و اسهال شدید دارند، باید نظارت دقیقی بر آنها باشد و باید توجه داشت که در این گونه افراد برای رسیدن به وزن طبیعی صبر و حوصله نیاز است و در یک بازه مثلا یک ماهه تا حدود 10 % افزایش وزن هم می تواند قابل قبول باشد. افزایش وزن باید به آرامی صورت گیرد تا فرد دچار سندرم Refeeding نشود. برای کنترل سطح فسفر، منیزیوم، پتاسیم، کلسیم فرد برای 5 روز اول و بعدا به صورت هفتگی چک شود، نوار قلب آنان چک شود، تحت کنترل می توان مقادیر مناسبی از مولتی ویتامین هایی مثل ویتامین A وD استفاده کرد(13). دوره های طولانی سوتغذیه باعث تغییرات فیزیکی در عضلات، یکپارچگی دیواره روده ها، اثر بر سیستم آنزیم روده و تغییر متابولیک بدن برای مقابله با سوتغذیه می گردد. افزایش کالری مصرفی می تواند برای روده فرد ناراحتی ایجاد کند، پس افزایش بایدآرام و گام به گام باشد. با توجه به فعالیت بدنی فرد، تغییرات فردی در بهره وری انرژی، پاسخ تنظیم حرارت بدن، تغییرات مایع بدن، سن، مرحله درمان و مواردی دیگر دریافت کالری افراد مختلف متفاوت است. می توان تخمین زد برای افزایش وزن یک کیلوگرمی در هفته حدود 7500 کیلوکالری مورد نیاز است (1000 کیلوکالری افزایش در روز). با این حال بعضی افراد به میزان بیشتر کالری نیاز دارند و حداقل 2000 کیلوکالری از نظر بالینی می تواند محافظه کارانه باشد. با استفاده از این چشم انداز توصیه می شود از kcal/kg/day 40-30 شروع شود که از لحاظ بالینی ثبات امنی را فراهم آورد، برای بیماران سرپایی حدود kcal/kg/day 20. بلافاصله پس از بازگشت به وزن مطلوب، هر دو نوع بی اشتهایی (R و BP) هنوز هم از لحاظ انرژی ناکارآمدند و باید کالری مصرفی را برای حفظ وزن و ترمیم افزایش دهیم.
بر اساس گزارشاتی بعد از طی دوره 3 تا 6 ماهه متابولیسم هر دو گروه عادی می شود. برای نگهداری وزن به مدت طولانی، بیماران طبق نظر متخصص و شرایط فردی باید بر یک برنامه درمانی افزایش کالری مصرفی باقی بمانند.
نکات تغذیه ای
با وجود این که اصلی ترین برنامه های درمان این بیماری توانبخشی تغذیه ای است، تحقیقات بسیار کمی در این زمینه انجام شده است. پیش بینی می شود مواد مغذی مورد نیاز روزانه (در نوجوانان و بزرگسالان ) برای حفظ وزن به صورت زیر باشد:
کربو هیدرات 140-110 گرم
اسید های چرب ضروری 15-20 گرم
پروتئین 1 گرم به ازای هر کیلوگرم وزن بدن.

استفاده از ویتامین ها و مواد معدنی بر اساس سن، جنس و نیاز افراد در قالب مولتی ویتامین ها می تواند تجویز شود. مصرف روزانه غذا های حاوی پروتئین دارای ارزش بیولوژیکی بالا مانند آب پنیر و سفیده تخم مرغ توصیه می شود. علاوه بر این منابع دیگر پروتئینی مانند ماهی و مرغ نیز توصیه می شود. مصرف چربی یک مسئله حیاتی در طول درمان می باشد و با توجه به این که این بیماران از خوردن آن اجتناب می کنند این مسئله را باید جدی گرفت. چربی در دیواره های سلول های عصبی و سیم کشی بین مناطق مغز اثر دارد. بسیاری از اسید های چرب در داخل بدن تولید می شوند، اما لینولنیک اسید و لینولئیک اسید که به ترتیب اسید چرب امگا 3 و امگا 6 غیر اشباع اند، برای بدن ضروری بوده (برای مثال بر عملکرد غشای سلول وتنظیم ژن اثر دارند) و بدن نمی تواند آنها را بسازد. استفاده از EPA یا مشتقات آن (متیل EPA) به عنوان یک مکمل روزانه (1گرم برای یک دوره 3 ماهه) در نمونه ای از بیماران R باعث نتایج مثبت از نظر ترمیم وزن شد.
باید توجه کرد که موضوع تغذیه برای بهبود این بیماران بسیار اساسی است، تحقیقات در این زمینه کم است و نمی توان دقیقا گفت بهترین ماده برای این افراد چیست.
به نام خداوند جان و خرد
نام کتاب:bringing down high blood pressure
نویسنده:chad rhoden
موضوع کتاب در مورد فشار خون است.
تعریف فشار خون،عوامل ایجاد فشار خون،راه های کنترل فشار خون،رژیم های غذایی مناسب برای کنترل آن از جمله بخش هایی است که در کتاب بررسی شده.

به نام خداوند جان و خرد
مقدمه
بنا بر آمارهای سازمان بهداشت جهانی، از هر سه فرد بالغ در جهان، یک فرد از فشار خون بالا رنج می برد که بر این اساس نزدیک به یک میلیارد نفر در جهان مبتلا به این بیماری هستند.
این سازمان هم چنین اعلام کرده است که فشار خون سلامتی یک سوم از افراد بالای 25 سال در جهان را تحت تاثیر قرار داده است.
فشار خون بیماری است که معمولا افراد به ندرت متوجه ابتلا به آن می شوند زیرا نشانه ی خاصی ندارد تا به آن پی ببرند به همین دلیل به آن قاتل خاموش نیز می گویند.
متاسفانه افراد زمانی برای اولین بار متوجه می شوند فشارخون دارند که به دلیل مشکلات قلبی به بیمارستان مراجعه می کنند.
اندازه گیری فشارخون تنها روش برای پی بردن به این مشکل است.اندازه گیری فشارخون بسیار ساده است،تنها چند دقیقه طول می کشد و توسط پزشک یا پرستار انجام می شود.
توصیه ها و راهنمایی های پزشک از مهم ترین عوامل اثر گذار در بهبودی این افراد می باشد.

عوارض فشارخون
فشار خون به مقدار فشاری گفته می شود که توسط خون به دیوارهی رگ ها وارد میآید و یکی از علائم حیاتی است.
فشار خون در نواحی نزدیک قلب، بیشتر و به نسبت فاصله گرفتن از قلب کم تر می شود.
فشار خون با جریان یافتن به شاهرگ ها و به رگ ها کم می شود. اصولا فشارخون در بخش های مختلف سیستم گردش خون متفاوت است. معمول ترین روش اندازه گیری فشار خون به وسیله فشارسنج است.
فشارخون نرمال در انسان درحال استراحت در محدوده 100 الی 140 میلیمترجیوه (سیستولیک) و 60 الی 90 میلیمتر جیوه (دیاستولیک)قرار دارد. به طور معمول اگر فشار خون به صورت پایدار بالاتر از 140 سیستول و 90 دیاستول قرار گیرد، پاتولوژی و بیماری محسوب می گردد.به عارضه افزایش فشار خون بیش از حد طبیعی، فشارخون بالا یا پرفشاری خون گفته می شود.
همان طور که گفته شد فشارخون بالا معمولا به عنوان قاتل خاموش شناخته می شود زیرا با علائم ظاهری همراه نیست.این به این معنی است که ممکن است فردی یک سال فشارخون بالا داشته باشد اما متوجه نشود.
فشارخون بالا در صورتی که درمان نشود می تواند به آرامی به قلب،شش ها،رگ های خونی،مغز وکلیه ها آسیب برساند.
این بیماری اصلی ترین دلیل سکته مغزی و حمله های قلبی است.
تنها در برخی موارد فشار خون با علائمی همچون: سردرد در ناحیه پس سر، سرگیجه، تاری دید، طپش قلب،خستگی زودرس، تنگی نفس شبانه و یا هنگام فعالیت، درد قفسه سینه، ادرار کردن بیش از یک بار در طول شب همراه است.
اما فراموش نکنید فشارخون بالا معمولا علامتی ایجاد نمی کند.
عوامل به وجود آورنده
فشار خون دو نوع است: اولیه و ثانویه.
پرفشاری اولیه (اساسی) شایع ترین نوع پرفشاری خون است که 90 تا 95 درصد از کل موارد پرفشاری خون را شامل می شود.
تقریباً در تمام جوامع معاصر، فشار خون با افزایش سن بالا می رود و خطر ابتلا به پرفشاری خون در سنین بالاتر قابل توجه است.
پرفشاری خون ثانویه از یک دلیل قابل تشخیص ناشی می شود. بیماری های کلیوی شایع ترین دلایل فرعی پرفشاری خون می باشند.
همچنین پرفشاری خون می تواند ناشی از بیماری های غده درون ریز نظیر پرکاری تیروئید، کم کاری تیروئید، آکرومگالی، هیپرآلدوسترونیسم، پرکاری پاراتیروئید و فئوکروموسیتوما باشد.
دلایل دیگر پرفشاری خون ثانویه عبارتند از : چاقی، وقفه تنفسی در خواب، بارداری، مصرف بیش از حد شیرین بیان و داروهای تجویزی خاص، داروهای گیاهی و داروهای غیرمجاز

چه کسانی بیشتر در معرض ابتلا به این بیماری قرار می گیرند؟
افرادی که در خانواده ی آن ها فشارخون بالا وجود دارد.(دلایل ارثی)
افراد سیگاری
زنان باردار
زنانی که از قرص های پیشگیری از بارداری استفاده می کنند.
افرادی که تحرک زیادی ندارند.
افرادی که بیش از اندازه الکل مصرف می کنند.
افرادی که مواد غذایی پرچرب و پرنمک مصرف می کنند
افراد چاقی که اضافه وزن دارند.
افرادی که معمولا استرس دارند.
افرادی که بیماری های کلیوی شدید دادند.
افرادی که غده تیروئید و فوق کلیه آن ها اختلال دارد
تشخیص
از آن جایی که این بیماری علائم ظاهری ندارد بنابراین پزشک برای تشخیص،فشارخون فرد را اندازه گیری می کند.
فشارخون تحت شرایط مختلف می تواند متفاوت باشد.برای مثال فشارخون در طول روز بیشتر از شب است یا ممکن است بیمار در حین اندازه گیری فشارخون استرس داشته باشد یا عصبی باشد.به همین دلیل باید چند بار در روز فشارخون اندازه گیری شود تا نتایج دقیق تری به دست آید.
اگر پزشک متوجه شود که فرد فشارخون دارد تست های دیگری هم از او می گیرد:
آزمایش خون جهت آگاهی از میزان کلسترول و قند بیمار و اطمینان از سالم بودن کلیه ها
آزمایش ادرار برای این که متوجه شود آیا در ادرار بیمار خون،پروتئین و قند وجود دارد؟
الکتروکاردیوگرام: تستی که برای ثبت فعالیت های الکتریکی قلب انجام می شود.
گوش کردن به صدا قلب
نگاه کردن به رگ های خونی چشم
درمان دارویی
هر انسانی با دیگری تفاوت دارد و بعضی از داروها بر روی برخی افراد بهتر اثر می گذارد.
داروهایی که برای خانواده ویا دوستان شما مناسب است ممکن است برای شما مناسب نباشد.
بسیاری از مردم متوجه شده اند که یک دارو به تنهایی باعث کاهش فشارخون نمی شود؛ بنابراین مصرف چند دارو اثرات مختلفی را بر بدن می گذارد.
فشارخون بالا درمان نمی شود و اگر شما نیاز دارید که دارو مصرف کنید احتمالا باید در کل زندگی آنها را مصرف کنید.اگر شما مصرف این داروها را قطع کنید،فشارخون شما مجداا بالا می رود.
این خیلی مهم است که شما مصرف داروهای خود را ادامه دهید:حتی اگر احساس خوبی ندارید.
با پایین نگه داشتن فشارخون از قلب و رگ های خونی محافظت می شود تا آسیب نبینند.
توجه به مکانیسم های مختلفِ افزایش فشارخون، داروهای مقابله با افزایش فشارخون به چهار دسته ی کلی تقسیم می شوند:
1?_انواع دیورتیک ها، مانند تیازیدها، فورزماید و اسپیرونولاکتون
2?_بلوک کننده های سمپاتیک، مانند داروهای بلوک کننده ی بتا (آتنولول)یا آلفابلوکرها (پرازوسین)
3?_شلکننده های عروق، مانند بلوک کنندهی کانال کلسیم (نیفدیپین)و نیتروپروساید سدیم
4?_مهارکننده های آنزیم مبدل آنژیوتانسین، مانند انالاپریل یا بلوک کننده های آنژیوتانسین، مانند لوزارتان.

در این جا چند نمونه از این دارو ها را معرفی می کنیم
دیورتیک ها باعث کاهش فشارخون میشوند.
تیازید: دیورتیک های نسبتاً قوی هستند و معمولا در اوایل صبح مصرف میشوند.
فورزماید: با نظر پزشک به صورت تزریقی و خوراکی مصرف می شود.ممکن است باعث اختلالات گوارشی،تهوع، افزایش قندخون و … شود.احتمالا مصرف این دارو تا آخر عمر فرد می باشد.بهتراست این دارو صبح ها مصرف شود.
اسپیرونولاکتون: ممکن است نیاز باشد تا پایان عمر مصرف شود.بهتراست با معده پر(همراه غذا یا بعد غذا)و صبح ها استفاده شود.میتواند باعث اختلالات گوارشی،بی نظمی قاعدگی و سردرد شود.
داروهای مهارکننده ی بتا
به عنوان داروهای ضدآریتمی کاربرد دارند.این داروها با جلوگیری از فعالیت سمپاتیک ممکن است در نارسایی قلبی هم مفید باشند.از مصرف داروهای مهارکننده گیرنده ی بتا در بیماران مبتلا به آسم، اسپاسم و برونش باید اکیداً خودداری شود.در صورت نیاز یک داروی انتخابی با احتیاط فراوان وتحت نظر متخصص باید مصرف شود.
درمان تغذیه ای
شما می توانید فشارخون خود را با خوردن غذاهایی که چربی اشباع شده ی کمتری دارند و دارای مقدار کمی کلسترول هستند کاهش دهید.

خوردن میوه،سبزیجات و مواد لبنی کم چرب نیز مفید است.برنامه غذایی DASHشامل غلات کامل،مرغ خانگی،ماهی،آجیل و مقدار کمی چربی،گوشت قرمز،شیرینی و نوشیدنی های شیرین است. همچنین شامل موادغذایی است که مقدار زیادی پتاسیم، کلسیم، منیزیم، پروتئین و فیبر دارند.
پیشنهادات کلی تغذیه ای:
روزانه از میوه و سبزی حاوی پتاسیم (سیب زمینی کباب شده، گریپ فروت، زردآلو،گوجه فرنگی،هندوانه، پرتقال، موز، لوبیا ) بیشتر مصرف کنند.
مصرف غذاهای فیبردار (نان های سبوس دار، مواد غذایی غنی شده با فیبر، حبوبات و غلات سبوس دار، انواع سبزی ها و میوه ها و … )را افزایش دهند.
مصرف انواع روغن را کاهش داده و روغن زیتون، روغن سویا یا کلزا را جایگزین سایر روغن ها نمایند.
رژیم غذایی کم کالری طی مشاوره با مشاور تغذیه در پیش گیرند و وزن خود را در محدوده ایده آل تنظیم نمایند.
مصرف منابع کلسیم (شیر و انواع لبنیات کم چرب)را افزایش دهند.

در مصرف چای، قهوه و نوشیدنی های کافئین دار اعتدال را رعایت کنند.
حداقل دوبار در هفته مصرف ماهی های غنی از امگا 3مانند ماهی آزاد، ماهی تن،قزل آلا ، کپور، ساردین، خال مخالی و شاه ماهی را مصرف نمایند.
مصرف منابع ریبوفلاوین، اسیدفولیک،ویتامین هایC, B6، B12 را افزایش دهند.
برخی سبزی ها مثل چغندر، هویج، کلم پیچ، اسفناج، کرفس، شلغم و انواع کلم ها سدیم زیادی دارند و نباید مصرف شوند.
مصرف غذاهای شور را محدود کرده و از نمک در سر سفره اجتناب نمایند.
گیاهان زیر نیز باعث افزایش فشار خون می شوند:
شیرین بیان: افزایش دهنده فشارخون است. موادی دارد که خاصیت مینرالوکورتیکوئیدی دارند و نگهدارنده ی آب و املاح در بدن هستند. در گذشته، پیش از مسافرت های طولانی به شترها شیرین بیان میدادند تا آب و املاح در بدن آنها باقی بماند. از شیرین بیان در درمان زخم معده هم استفاده می شود،زیرا طبیعت گرم دارد.
گل گاوزبان (Bourrache) :با تحقیقات جدید صورت گرفته گل گاوزبان باعث افزایش فشارخون می شود و مصرف آن برای مبتلایان به فشار خون خطرناک است.
برخی از گیاهان نیز در تغییرات فشارخون موثرند مانند:
عصاره سیر: عصاره سیر به دلیل داشتن اثرات شبه پروستاگالندینی سبب کاهش مقاومت عروق و گشاد شدن رگ ها در نتیجه کاهش فشار خون می شود. عصاره این گیاه با افزایش تولید نیتریک اکسید موجب گشاد شدن عروق و کاهش فشار خون می گردد.
قطره خوراکی لیموترش: ترکیبات ترپنی موجود در اسانس لیموترش از جمله لیمونن سبب کاهش فشار خون می شوند. لیمونن و متابولیت های آن خاصیت گشاد کنندگی عروق داشته و از این طریق نیز سبب کاهش فشار خون می شوند. اسانس لیموترش با داشتن ترکیباتی مانند سیترال، لیمونن و لینالول فعالیت آنتی اکسیدانی داشته و از این رو با جلوگیری از اکسیداسیون “LDL “از تشکیل پالک در دیواره عروق و در نتیجه از بروز بیماری های قلبی عروقی و فشار خون جلوگیری می نماید.
عنّاب،گنه تلخه، شاه توت، سرخ ولیک، سیاهدانه، چای ترش و چای سبز نیز باعث کاهش فشارخون می شود.
به نام خداوند جان و خرد
نام کتاب:advances in diet therapy
نویسنده:v.vimla
این کتاب شامل نکاتی است که باید آنها را در طول اجرای رژیم درمانی رعایت
کنیم و به درستی انجام دهیم.

به نام خداوند جان و خرد
مقدمه
کمبودها واختلالات تغذیهای بر سیستم اعصاب محیطی و سیستم اعصاب مرکزی کاملا تاثیر گذارند. پرخوری عصبی اختلالی است که با پرخوری و دفع ارادی همراه است. به گونهای که فرد مقدار بسیار زیادی از غذا در زمان بسیار کمی دفع میکند. سپس برای خلاص شدن از غذای خورده شده با استفراغ عمدی یا مصرف مسهل دیورتیک و محرک متابولیسم یا با روزه گرفتن و ورزش زیاد سعی در دفع آن دارد.
عوارض
مشکل غالب پرخوری عصبی استفراغ است، اما مرکز ثقل تشخیص بیش خوری است. بیشترین رفتار نامناسب جبرانی مورد استفاده، القا استفراغ است که در 80 تا 90 درصد افراد مبتلا به این بیماری دیده میشود.
بیماران رفلکس عق زدن را به وسیله انگشت، مسواک یا خوردن ماده تهوع آور تحریک میکنند. بعضی افراد هم میتوانند ارادی استفراغ کنند.
گاهی از شربت اپیکاک و القاکننده استفراغ استفاده میشود که بسیار خطرناک است و میتواند کاردیومیوپاتی (بیماری قلبی) و حتی مرگ ایجاد کند.
از عوارض دیگر این بیماری میتوان به وقوع نادر پارگی مری، پارگی یا گشاد شدن حاد معده اشاره کرد.

بیش خوری
یک حالت دیگر از پرخوری است. بیش خوری افراط بیش از حد در غذا خوردن است به طوری که فرد در طول روز بارها مجبور به خوردن غذا میشود و کنترل خود را در غذا نخوردن از دست میدهد. ملاکهای تشخیص این اختلال عبارتند از:
فرد در یک دورهی زمانی مستقل (مثلا عرض دو ساعت) مقداری غذا میخورد که بسیار بیشتر از غذایی است که اکثر مردم در همان دوره زمانی و تحت شرایط مشابه میخورند.
فرد احساس میکند در طول این دوره نمیتواند خوردن را متوقف کند یا کنترل کند که چقدر و یا چگونه بخورد.
فرد با سرعتی بسیار بیشتر از سرعت عادی غذا میخورد.
در تنهایی میخورد زیرا از این که دیگران ببینند چقدر زیاد میخورد خجالت میکشد.
بعد از پر خوری به شدت ناراحت میشود یا به شدت احساس عذاب وجدان میکند.
بیش خوری یا پرخوری افراطی ،به طور متوسط حداقل یک بار در هفته و به مدت 3 ماه روی میدهد.
شیوع
طبق برسیهای اپیدمیولوژیک انجام شده روز به روز شیوع این نوع اختلال روبه افزایش است و حدود 2/3 درصد از ایرانیان به پر خوری عصبی مبتلا هستند.میزان شیوع این بیماری در زنان جوان بالغ 12-4?2 درصد است و در صورتی که این میزان در مردان یک دهم زنان است.
اختلالات خوردن در کودکان
تظاهرات بالینی اختلالات خوردن در کودکان با بزرگسالان متفاوت است و به نظر میرسد از شیوع کمتری برخوردار باشد. پرخوری عصبی در بزرگسالان و بالغین شایعتر از کم خوری عصبی است. در حالی که در کودکان و نوجوانان کاملا برعکس میباشد.
علل
زیست شناختی
بروز این اختلال که در افرادی که بستگان درجه یک آنها دچار این اختلال میباشند محتمل تر است.
چاقی در کودکی و نوجوانی هم میتواند سبب افزایش خطر ابتلا به این اختلال شود.
سطح غیر طبیعی بسیاری از هورمونها از جمله سروتونین.
پر خوری با سطوح پلاسمایی پایین آمینواسید تریپتوفان مرتبط است، چرا که منجر به کاهش سطح تریپفتوفان در مغز شده و سنتز سروتونین کاهش می یابد، در نتیحه میل به پر خوری در فرد بالا میرود.
اجتماعی
تصاویر رسانهای از فرم ایده آل بدن، یک فاکتور آسیب زا در مورد پرخوری عصبی محسوب میشود. در مطالعهای که در سال 1991 انجام گرفت مشاهده شد که 19درصد از افراد مبتلا به پرخوری عصبی کمتراز میزان نیاز غذا مصرف میکنند. 37درصد از آنها به همان میزانی غذا میخورند که نیاز یک فرد متوسط ونرمال را برآورده میکند و 44درصدازآنها واقعا بیش از حد میخورند .
مطالعات نشان داده که رسانهها نقش بسزایی در ایجاد این اختلالات دارند. افراد ابتدا ایدهآلهای جذاب اجتماعی را میپذیرند و به تدریج این ایدهآلها در آنها تثبیت شده و بنابراین فرد سعی دارد تا خود را برای رسیدن به آنها تغییر دهد.
جنس
خانم ها نسبت به آقایان بیشتر مبتلا به این اختلال هستند که احتملا به خاطر حساسیت بیشتر آنها به ظاهرشان است.
سن
معمولا آمار این اختلال در اواخر نوجوانی و اوایل جوانی افزایش مییابد.
فشار، ورزش، کار وهنر
هنرمندان، ورزشکاران و مدلها در بالاترین سطح خطر ابتلا به این اختلالات هستند. مربیها و والدین با تشویق ورزشکاران و فرزندان به کاهش وزن یا حفظ آن میتوانند نقش مهمی در ایجاد این اختلال داشته باشند.
مشکلات روانی
برخی از مشکلات روانی مثل استرس و اعتماد به نفس پایین میتواند منجر به اختلالات خوردن شوند. استرس، چاقی، برنامه غذایی محدود و خستگی از جمله محرکهای غذایی به حساب میآیند. وقایع آسیب زا و استرس های محیطی
میتوانند به عنوان فاکتور خطر تلقی شوند.
تشخیص
شروع پرخوری عصبی اغلب بین 13 تا20 سالگی است. در بسیاری از موارد فرد قبل از چاقی، از این اختلال رنج میبرده است.
همچنین ممکن است بعضی افراد مبتلا به این بیماری در بزرگسالی بعد از یک دوره درمان موفق و بهبود علایم بیماری، دوباره علایم بیماری را نشان دهند.
افراد مبتلا نسبت به همسالان خود وسواس بیشتری در غذا خوردن دارند. این بدان معنا است که انتظارات بالا و اهداف غیر منطقی که این افراد برای خود تعیین می کنند باعث تحریک درونی و پیشرفت اختلال میشود.
معیار های تشخیصی
تشخیص پرخوری عصبی کار بسیار دشواری است وبسیاری از علائم آن معمولا با بیاشتهایی عصبی مشترک است، چرا که افراد مبتلا به پر خوری عصبی هم سعی دارند وزن خود را برابر میانگین یا حتی کمتر از حفظ کنند.هم چنین بسیاری از مبتلایان ممکن است اختلالات قابل توجهی در غذا خوردن و الگو های ورزشی شان داشته باشند، اما علائم خاصی از خود بروز ندهند .
معیارهای تشخیصی که ارائه شده شامل دورههای مکرر پر خوری و به دنبال آن اقداماتی مثل استفراغ عمدی برای جلوگیری از افزایش وزن است. این پرخوریها وقتی ملاک تشخیص قرار میگیرند که حداقل هفته ای یکبار تکرار شوند و برای 3 ماه ادامه داشته باشد .
علائم
1_رفلاکس مزمن معدی بعد از غذا، در اثراستفراغهای مکرر دریچه کاردیا ضعیف شده و خوب بسته نمیشود.
2_دهیدراسیون و هیپوکالمی به علت از دست دادن کلیوی پتاسیم در اثر آلکالوز ایجاد شده در استفراغ های مکرر.
3_به هم خوردن تعادل الکترولیتها که میتواند منجر به آریتمی، سکته قلبی و حتی مرگ شود.
4_التهاب مری
5_خونریزی ناشی از پارگی در محل اتصال معده و مری که بر اثر پرخوری و استفراغ های مکرر ایجاد میشود.
6_تروما یا التهاب دهان در اثر وارد کردن مکرر انگشتان یا سایر اجسام به دهان برای ایجاد تهوع
7_نشانههای واسل: پینه بستن انگشتان و زخم شدن پشت دست در اثر بردن به داخل گلو برای تحریک رفلکس عق زدن و برخورد دست با دندانها
8_تورم غدد بزاغی در ناحیه گردن و زیر خط فک
9_یبوست
10_زخم معده
11_نوسانات مداوم وزن
12_ضایعات مینای دندان و افزایش پوسیدگیهای دندان در نتیجه حضور مداوم اسید معده در دهان
راه های درمانی
روان درمانی
در این روش به افراد آموزش داده میشود تا افکار خود را به چالش بکشند و تغییر دهند. افراد در یک آزمایش رفتاری شرکت میکنند که در آن میزان غذای مصرفی و چرخههای پر خوری با هدف جلوگیری ازنوسانات عاطفی ثبت میشوند تا مانع تکرار این چرخهها گردند. تحقیقات حاکی از آن است که 40 تا 60 درصد افرادی که این روش را امتحان کردهاند به طور کامل درمان شده و پس از درمان علایمی نشان ندادهاند.

ماساژ درمانی
میتواند به کاهش اظطراب ناشی از اختلال غذا خوردن کمک کند.
درمان فیزیکی_ذهنی
مانند مدیتیشن، یوگا و هیپنوتیزم میتواند آگاهی از نشانه های بدنتان را برای غذا خوردن و حس سیری افزایش دهد. همچنین حس آرامش را در شما تقویت نماید.
درمان دارویی
داروهای ضد افسردگی از دسته مهار کنندههای انتخابی سروتونین است مثل فلوکستین و بعضی دیگر از داروها مثل سرترالین میتوانند تاثیر اندکی در کاهش اختلال داشته باشند. توپیرامات هم موثر است، اما عوارض جانبی زیادی دارد. توپیرامات به طور معمول برای کنترل تشنج مصرف میشود، ولی برای کاهش حملات پرخوری افراطی نیز تجویز شده است با این حال عوارض جانبی جدی ایجاد می شود.

رژیم درمانی
- یکی از علل اصلی پر خوری عصبی کمبود مادهای به نام سروتونین است. این ماده نوعی انتقالدهنده عصبی است که در دستگاه گوارش پلاکتها، سیستم عصبی حیوانات و همینطور انسان یافت میشود.
- سروتونین یکی از مشتقات اسیدآمینه تریپتوفان است و کاهش سطح تریپتوفان خون در نتیجه کاهش میزان سروتونین تاثیر بسیاری در ایجاد پرخوری عصبی دارد. مصرف سروتونین به صورت خوراکی تاثیری در بهبود علایم پرخوری عصبی ندارد، زیرا نمیتواند از سطح خونی مغزی عبور کند. اما مصرف مواد غذایی سرشار از تریپتوفان میتواند سنتز این ماده را تا حد زیادی افزایش دهد و سبب بهبود پرخوری عصبی شود.
- باید به دریافت متعادل درشت مغدی ها توجه کافی داشت.این امر باید شامل کربوهیدرات کافی برای کاهش میل خوردن و پروتیین و چربی جهت القای سیری باشد.
- مکملهای معدنی و ویتامین ها در ابتدای فاز درمانی، برای اطمینان از کفایت آنها باید تجویز شود. بسیاری از بیماران مبتلا به پرخوری عصبی در واکنش به مشکلاتشان با حالات سیری و اشباع باز هم به سرعت غذا میخورند.
- شیر، تخم مرغ و تخم سایر پرندگان، آناناس، ماهی سالمون، مغزها و دانهها وگوشت بوقلمون از منابع سرشار از تریپتوفان به حساب میآیند و مصرف آنها میتواند به افزایش سطح پلاسمایی تریپتوفان و افزایش سنتز سروتونین کمک کند. همچنین در مسیر سنتز سروتونین از تریپتوفان آنزیمهایی وجود دارد که ویتامین ها ی C و B6 به عنوان کوآنزیم این آنزیمها عمل میکنند. پس تامین مقادیر کافی از این ویتامینها هم ضرورت دارد.
- طالبی، مرکبات، کیوی، پاپایا، آناناس، بریها (مثل تمشک، توت فرنگی، توت و …) و هندوانه از منابع خوب ویتامین C به حساب میآیند.
- ماهی، جگر، سیبزمینی و سایر سبزیجات نشاستهای از منابع خوب B6 به حساب میآیند.
- روغن زیتون بهترین روغن برای آشپزی است و همچنین مغز بادام و گردو به شرط این که شور نباشد به دلیل دارا بودن اسیدهای چرب امگا 3و6 برای حفاظت از سیستم عصبی و بهبود افسردگی توصیه میشود.
- شیر کم چرب یا بدون چربی هم دارای ویتامین B6 و هم دارای کلسیم است که در تولید آنزیمهای لازم در فرایندهای عصبی شرکت میکند.
- دریافت رژیمی در بیماران مبتلا به پرخوری عصبی به دلیل وجود چرخه پرخوری_پاکسازی بسیار متفاوت بوده و محاسبه میزان کالری دریافتی بسیار دشوار است. اما به احتمال زیاد این افراد چه از نظر دریافت انرژی و چه ریز مغزی ها با کمبود مواجهاند.
- خوردن آب:استفاده از یک لیوان آب زمانی که عصبی میشوید یا استرس دارید به شما در کم کردن اشتها و هم چنین ریلکس شدن کمک زیادی میکند.
- استفاده از سبزیجات کم کالری: مانند هویج وکرفس در کم کردن اشتها کمک می کند.
- خوردن شیر موز: علاوه بر تامین انرژی اشتها را کم میکند و روند عضله سازی را بهتر میکند و در نتیجه توده چربی در بدن کم میشود.
- خوردن شکلات تلخ: علاوه بر دارا بودن امگا3 و 6باعث ترشح آندروفین در بدن و باعث شادی و نشاط میشود.
- استفاده از چای سبز: علاوه بر داشتن آنتیاکسیدان باعث کاهش اشتهای کاذب میشود.
- استفاده از دانه های مغذی: از جمله بادام، گردو و …علاوه بر رساندن مواد مغذی به بدن به کاهش اشتها کمک میکند.
- در مجموع یک رژیم متعادل 50 تا 55 در کالری را از کربوهیدرات،15 تا20 درصد را از پروتیین و 25 تا30 درصد را از چربی تامین میکند.
به نام خداوند جان وخرد
مقدمه
لیپیدها به طور متداول چربی نامیده می شوند و تری گلیسرید، فسفولیپید و استرول ها مثل کلسترول سه دسته مهم چربی به حساب می آیند.
نقش و عملکرد چربی در بدن
تامین انرژی: چربی منبع عمده انرژی بدن محسوب می شود و در حالت استراحت 60% از کالری بدن را تامین می کند و هرگرم چربی بیش از دو برابرهرگرم کربوهیدرات انرژی تولید می کند.
عایق و محافظت: وجود چربی زیر پوست مانند یک عایق بدن را در مقابل تغییرات ناگهانی درجه حرارت حفظ می کند. چربی اطراف برخی ارگان های حیاتی مانند قلب و کلیه قرار دارد و آن ها را در محل خود نگه داشته و از تروماها و جراحات مکانیکی حفظ می کند.
تامین اسیدهای چرب ضروری: اسیدهای چرب ضروری در تامین سلامت پوست بهبود رشد کودکان و ساخت ایکوزانوییدها (پروستوگلندین، ترومبوکسان، لوکوترین ها و…) به عنوان گروهی از عوامل که به تنظیم فشار خون، لخته خون و دیگر عملکردهای بدن کمک می کنند.
نقش ساختاری: فسفولیپیدها در ساختار غشای سلول نقش دارند.
حمل و جذب و ذخیره ویتامین های محلول در چربی
به عنوان طعم دهنده غذایی
اختلال چربی خون
بالا رفتن مقدارکلسترول و تری گلیسرید از مقدار طبیعی آنها در خون باعث ایجاد بیماری چربی خون می شود.

کلسترول
کلسترول در همه سلول های بدن یافت می شود و وظایف حیاتی و مهمی را بر عهده دارد. کلسترول هم از راه غذا تامین می شود و هم در بدن تولید می شود.
کلسترول چهار وظیفه مهم دارد که بدون آنها نمی توانیم زندگی کنیم:
• کمک به ساختار دیواره سلول
• ساختن اسید های صفراوی گوارشی در روده
• امکان ساخت ویتامین D را به بدن می دهد.
• در سنتز هورمون ها نقش دارد
تری گلیسرید
تری گلیسرید نوعی چربی است که هم از غذا دریافت می شود و هم مازاد کالری دریافتی بدن بصورت تری گلیسرید در سلول ها ذخیره می شود. این انرژی ذخیره ای در مواقعی که کالری کمی به بدن می رسد به واسطه هورمون ها تجزیه شده و برای تامین انرژی مورد استفاده قرار می گیرد.
- عوامل موثر بر بالا رفتن چربی خون
- خوردن مواد غذایی حاوی چربی بالا
- دیابت
- اختلالات کلیوی
- اختلالات کبدی
- هیپوتیرویدیسم (کم کاری غده تیرویید)
- عدم تحرک
- الکلیسم (اعتیاد به الکل)
- اختلالات ارثی
- استرس
- قرص های پیشگیری از بارداری
- قرص های فشار خون
- استروئیدها
علایم بالا بودن چربی خون
سنگین و غلیظ شدن خون که باعث کندی حرکت آن در عروق می شود و لذا باعث اختلال خونرسانی و کمبود نسبی اکسیژن در بافت ها خواهد شد و دیگری افزایش حرارت بدن در اثر افزایش صفرا از جمله علائم اصلی این اختلال به حساب می آیند. این علایم به طور خلاصه عبارتند از:
احساس سنگینی، خستگی یا کوفتگی در بدن
خواب آلودگی
سوزش و احساس افزایش حرارت نقاط مختلف بدن به خصوص کف پا که معمولاً در شب تشدید می شود.
دردهای نسبتاً مقاوم به درمان در ناحیه ساق و کف پا (و گاهی هم در سایر نواحی بدن)
درد قفسه سینه
سردردهایی که معمولاً به صورت سنگینی سر خودنمایی می کند.
خشکی و یا تلخی دهان
سرگیجه و گاهی وزوزگوش
افزایش تعریق بدن
ورم و پف کردن صورت
در موارد نادری چربی خون موجب تشکیل رسوبات چربی در عنبیه چشم (به شکل یک حلقه سفید رنگ در اطراف عنبیه دیده)، اطراف تاندونها (به شکل یک توده بدون درد در اطراف مفاصل، به نام گزانتوما) و زیر پوست (به شکل ضایعات زرد رنگ در اطراف چشم)
عوارض ناشی از بالا بودن چربی خون
- سکته قلبی
- سکته مغزی
- رسوب در دیواره عروق و تنگی آنها
- بیماری عروق محیطی
- نارسایی کلیه
- التهاب حاد پانکراس
تشخیص
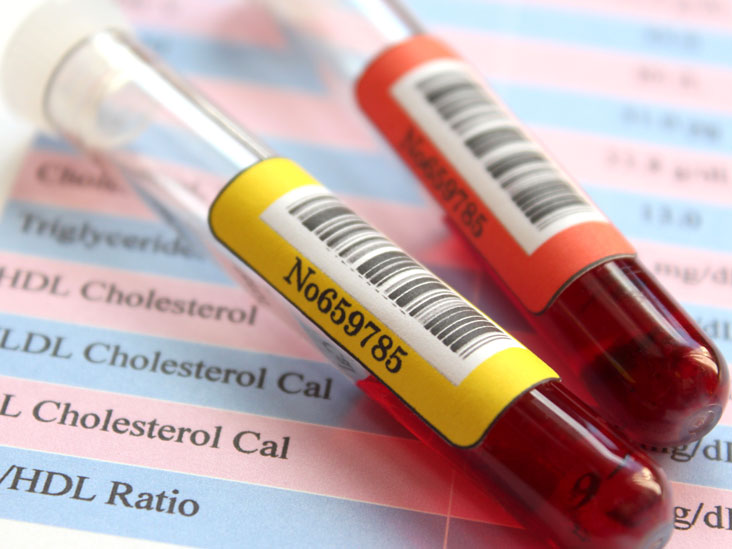
چربی خون با انجام آزمایش خون قابل تسخیص است.در آزمایش خون میزان انواع چربیهای موجود در خون از جمله تری گلیسیرید،کلسترول کل،LDL و HDL اندازهگیری میشود.برای آن که نتایج این آزمایش تا حد ممکن دقیق باشد این آزمایش به صورت ناشتا انجام میشود. به این معنی که فرد نباید برای مدت زمان معینی (ترجیحا به مدت 12 تا 14 ساعت) قبل از انجام آزمایش غذا بخورید
دارودرمانی
بسته به نوع بیماری چربی خون، داروهای متعددی تجویز میشوند. پزشک ممکن است یک یا تعدادی از داروهای زیر را تجویز کند:
• داروهای استاتین از جمله آتورواستاتین، پراواستاتین، سیمواستاتین، فلووستاتین و روزوواستاتین
• داروهای متصل شونده به اسیدهای صفراوی (رزینها) از جمله کلستیرامین و کلستیپول
• اسید فیبریکها از جمله جمفیبروزیل و فنوفیبرات
• سایر دارو ها از جمله اسید نیکوتینیک، ازتیمیب، پروباکول و روغن ماهی

تغییر در الگوی زندگی
داشتن وزن سالم و کنترل آن
داشتن تغذیه سالم
کاهش مصرف الکل
ترک سیگار
ورزش منظم
ورزش منظم به بهبود سطح کلسترول خون کمک می کند و سطح LDL و تریگلیسرید را پایین می آورد. با صلاح دید پزشک روزانه 30 تا 60 دقیقه فعالیت بدنی باید داشت. پیاده روی تند،شنا،دوچرخه سواری و کوهنوردی از جمله ورزش های کمک کننده می باشند.برای حفظ انگیزه توصیه می شود به گروه ورزشی پیوسته و از ورزش کردن خود لذت ببرید.
توصیه های غذایی
- هنگام خرید مواد غذایی به برچسب آنها دقت شود و به مقدار و نوع چربی مواد غذایی خریداری شده توجه گردد.
- برای پخت و پز از روغن کانولا یا زیتون استفاده شود.
- قسمت چربی گوشت ها جدا شود و پوست مرغ جدا شود.
- به جای سرخ کردن مواد غذایی بیشتر بخارپز شوند.
- از لبنیات کم چرب و یا فاقد چربی استفاده شود.

- آبلیمو و آبغوره و افزودنی های گیاهی را جایگزین سس مایونز کنید.
- در صورت تمایل به استفاده از روغن در سالاد از روغن زیتون استفاده شود.
- از میوه و سبزیجات تازه بیشتر استفاده شود.
- گاهی وعده های بدون گوشت مثل سوپ سبزی وخوراک لوبیا و سالاد استفاده شود.
- مصرف زرده تخم مرغ را به دوبار در هفته کاهش دهید.
- از مغزها و دانه ها که حاوی چربی غیراشباع و حاوی آلفالینولنیک اسید می باشند استفاده شود.
- استفاده از عرق زیره و پودر زیره
- استفاده از شوید و تخم شوید
- مصرف سماق با غذا
- مصرف شکلات تلخ
- چای سبز با دارچین و زنجبیل
- مصرف زرشک/آب زرشک و عناب و اب انار
- کاهش مصرف فست فود
- مصرف ماهی حداقل یکبار در هفته

- استفاده از جو دو سر سبوس دار که حاوی بتاگلوکان است. این فیبر از نوع فیبرهای محلول بوده که باعث کاهش سطح کلسترول می شود.
- استفاده از سیب که حاوی پکتین و منبع سرشاری از فیبرهای محلول است.
- دریافت کافی کلسیم باعث کاهش LDL می شود.
- توقف مصرف اسید چرب ترانس که باعث بالا رفتن LDL وTG و کاهش HDL می شود و سرطان زا و ایجاد کننده ی دیابت است.
- افزایش مصرف آنتی اکسیدان ها مانند ویتامین c و E و بتاکاروتن
